Maaperän välityksellä leviävä helminti (STH) -infektio on pitkään ollut tärkeä kansanterveysongelma Filippiineillä. Tässä katsauksessa kuvailemme STH-infektion nykytilaa siellä ja korostamme torjuntatoimenpiteitä STH-taakan vähentämiseksi.

Valtakunnallinen STH-massalääkehallinnon (MDA) -ohjelma käynnistettiin vuonna 2006, mutta STH:n yleinen esiintyvyys Filippiineillä on edelleen korkea, vaihdellen 24,9 %:sta 97,4 %:iin. Jatkuva levinneisyys voi johtua MDA:n täytäntöönpanoon liittyvistä haasteista, mukaan lukien tietoisuuden puute säännöllisen hoidon tärkeydestä, väärinkäsitykset MDA-strategioista, luottamuksen puute käytettyihin lääkkeisiin, haittatapahtumien pelko ja yleinen epäluottamus hallituksen ohjelmia kohtaan. Nykyiset vesi-, sanitaatio- ja hygieniaohjelmat (WASH) ovat jo käynnissä. paikka yhteisöissä [esim. yhteisövetoiset kattavat sanitaatioohjelmat (CLTS), jotka tarjoavat käymälöitä ja tukevat WC:n rakentamista] ja kouluissa [esim. koulun WASH (WINS) -suunnitelma], mutta jatkuva täytäntöönpano on tarpeen haluttujen tulosten saavuttamiseksi. WASH-opetus kouluissa, STH:n sisällyttäminen sairaudeksi ja yhteisökysymykseksi nykyiseen julkiseen perusopetussuunnitelmaan on edelleen riittämätöntä. Meneillään oleva arviointiMaassa tällä hetkellä käytössä oleva Integrated Helminth Control Programme (IHCP), joka keskittyy sanitaation ja hygienian parantamiseen, terveyskasvatukseen ja ennaltaehkäisevään solunsalpaajahoitoon, edellyttää lisärahoitusta. Ohjelman kestävyys on edelleen haaste.
Huolimatta suurista ponnisteluista STH-infektion hallitsemiseksi Filippiineillä viimeisen kahden vuosikymmenen aikana, jatkuvasti korkea STH-esiintyvyys on raportoitu kaikkialla maassa, mikä saattaa johtua optimaalisesta MDA-kattavuudesta sekä WASH- ja terveyskasvatusohjelmien rajoituksista..Integroidun valvontalähestymistavan kestävällä toimituksella on jatkossakin keskeinen rooli STH:n hallinnassa ja eliminoinnissa Filippiineillä.
Maaperän välityksellä leviävät helminttitartunnat (STH) ovat edelleen vakava kansanterveysongelma maailmanlaajuisesti, ja arviolta yli 1,5 miljardin ihmisen infektio on [1]. STH vaikuttaa köyhiin yhteisöihin, joille on ominaista riittävän veden, sanitaatio- ja hygienia (WASH) huono saatavuus [2] , 3];ja se on erittäin yleinen pienituloisissa maissa, ja useimmat tartunnat esiintyvät osissa Aasiaa, Afrikkaa ja Latinalaista Amerikkaa [4]. 2–4-vuotiaat esikoululapset (PSAC) ja 5–12-vuotiaat koululaiset (SAC) olivat herkimmät, joilla on suurin infektioiden esiintyvyys ja intensiteetti. Saatavilla olevat tiedot viittaavat siihen, että yli 267,5 miljoonaa PSAC:tä ja yli 568,7 miljoonaa SAC:ta asuu alueilla, joilla on vaikea STH-tartunta ja vaativat ennaltaehkäisevää kemoterapiaa [5]. STH:n maailmanlaajuinen taakka on arvioitu 19,7-3,3 miljoonaa työkyvyttömyyskorjattua elinvuotta (DALY) [6, 7].
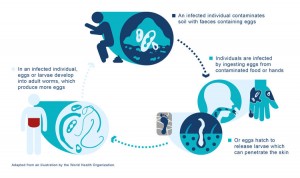
STH-infektio voi johtaa ravitsemuksellisiin puutteisiin ja heikentyneeseen fyysiseen ja kognitiiviseen kehitykseen erityisesti lapsilla [8]. Korkea-intensiteetin STH-infektio pahentaa sairastuvuutta [9,10,11]. Myös moniparasitismin (usean loisen aiheuttama infektio) on osoitettu liittyvän korkeampi kuolleisuus ja lisääntynyt alttius muille infektioille [10, 11]. Näiden infektioiden haittavaikutukset voivat vaikuttaa terveyteen lisäksi myös taloudelliseen tuottavuuteen [8, 12].
Filippiinit ovat alhaisen ja keskitulotason maa. Vuonna 2015 noin 21,6 % Filippiinien 100,98 miljoonasta väestöstä eli kansallisen köyhyysrajan alapuolella [13]. Siellä on myös Kaakkois-Aasian korkeimpia STH:ta [14]. WHO:n ennaltaehkäisevän kemoterapian tietokannan vuoden 2019 tiedot osoittavat, että noin 45 miljoonaa lasta on vaarassa saada lääketieteellistä hoitoa vaativaa infektiota [15].
Vaikka useita suuria aloitteita on aloitettu leviämisen hallitsemiseksi tai keskeyttämiseksi, STH on edelleen erittäin yleistä Filippiineillä [16]. Tässä artikkelissa annamme yleiskatsauksen STH-infektion nykytilasta Filippiineillä;korostaa menneitä ja nykyisiä meneillään olevia torjuntatoimia, dokumentoida ohjelman toteuttamisen haasteet ja vaikeudet, arvioida sen vaikutusta STH-taakan vähentämiseen ja tarjota mahdollisia näkökulmia suolistomatojen torjuntaan. Näiden tietojen saatavuus voi tarjota perustan ohjelman suunnittelulle ja toteuttamiselle. kestävä STH-hallintaohjelma maassa.
Tässä katsauksessa keskitytään neljään yleisimpään STH-loiseen – sukkulamato, Trichuris trichiura, Necator americanus ja Ancylostoma duodenale. Vaikka Ancylostoma ceylanicum on nousemassa tärkeäksi zoonoottiseksi hakamatolajiksi Kaakkois-Aasiassa, Filippiineillä on tällä hetkellä saatavilla vain vähän tietoa, eikä niistä keskustella. tässä.
Vaikka tämä ei ole systemaattinen katsaus, kirjallisuuskatsauksessa käytetty metodologia on seuraava. Etsimme asiaankuuluvia tutkimuksia, joissa kerrottiin STH:n esiintyvyydestä Filippiineillä PubMedin, Scopusin, ProQuestin ja Google Scholarin verkkotietokannoista. Seuraavat sanat olivat käytetään avainsanoina haussa: ("Helminthiases" tai maaperässä leviävät madot" tai "STH" tai "Ascaris lumbricoides" tai "Trichuris trichiura" tai "Ancylostoma spp." tai "Necator americanus" tai "Pyörömato" tai "Whichworm" tai "Hookworm" ja ("Epidemiologia") ja ("Filippiinit").Julkaisuvuodelle ei ole rajoituksia.Hakukriteereillä tunnistetut artikkelit seulottiin alun perin otsikon ja abstraktin sisällön perusteella, mutta ne, joita ei tutkittu vähintään kolmen artikkelin osalta, joissa esiintyy tai intensiteettiä yksi STH:ista, suljettiin pois.Kokotekstiseulonta sisälsi havainnointitutkimuksia (poikkileikkaus, tapauskontrolli, pitkittäis-/kohorttitutkimukset) tai kontrolloituja kokeita, jotka raportoivat lähtötilanteen esiintyvyydestä.Tietojen poiminta sisälsi tutkimusalueen, tutkimusvuoden, tutkimuksen julkaisuvuoden, tutkimustyypin (poikkileikkaus, tapauskontrolli tai pituussuuntainen/kohortti), otoskoon, tutkimuspopulaation, kunkin STH:n esiintyvyyden ja intensiteetin sekä diagnoosiin käytetyn menetelmän.
Kirjallisuushakujen perusteella tietokantahauilla tunnistettiin yhteensä 1421 tietuetta [PubMed (n = 322);Soveltamisalat (n = 13);ProQuest (n = 151) ja Google Scholar (n = 935)]. Yhteensä 48 artikkelia seulottiin otsikkokatsauksen perusteella, 6 artikkelia jätettiin pois ja yhteensä 42 artikkelia sisällytettiin lopulta kvalitatiiviseen synteesiin (kuva 1). ).
1970-luvulta lähtien Filippiineillä on tehty lukuisia tutkimuksia STH-infektion esiintyvyyden ja voimakkuuden määrittämiseksi. Taulukossa 1 on yhteenveto tunnistetuista tutkimuksista. Erot STH:n diagnostisissa menetelmissä näiden tutkimusten välillä olivat ajan mittaan ilmeisiä formaliinin kanssa. eetteripitoisuus (FEC) -menetelmä, jota käytettiin usein alkuaikoina (1970-1998). Kato-Katz (KK) -tekniikkaa on kuitenkin käytetty yhä useammin seuraavina vuosina, ja sitä käytetään ensisijaisena diagnostisena menetelmänä STH-valvontamenettelyjen seurannassa kansallisissa maissa. tutkimuksia.
STH-infektio on ollut ja on edelleen merkittävä kansanterveysongelma Filippiineillä, kuten 1970-luvulta vuoteen 2018 tehdyt tutkimukset osoittavat. STH-infektion epidemiologinen malli ja sen esiintyvyys ovat verrattavissa muissa endeemisissä maailman maissa raportoituihin. suurin infektioiden esiintyvyys kirjattu PSAC:ssa ja SAC:ssa [17]. Näissä ikäryhmissä on suurempi riski, koska nämä lapset altistuvat usein STH:lle ulkotiloissa.
Historiallisesti, ennen terveysministeriön integroidun helmintintorjuntaohjelman (IHCP) täytäntöönpanoa, minkä tahansa STH-infektion ja vakavan infektion esiintyvyys 1–12-vuotiailla lapsilla vaihteli 48,6–66,8 prosentista 9,9–67,4 prosenttiin.
STH-tiedot National Schistosomiasis Survey -tutkimuksesta kaikista ikäryhmistä vuosina 2005–2008 osoittivat, että STH-infektio oli laajalle levinnyt maan kolmella päämaantieteellisellä alueella, ja A. lumbricoides ja T. trichiura olivat erityisen yleisiä Visayasissa [16].
Vuonna 2009 suoritettiin seuranta-arvioinnit vuosien 2004 [20] ja 2006 SAC [21] kansallisista STH:n esiintyvyystutkimuksista IHCP:n [26] vaikutuksen arvioimiseksi. Minkä tahansa STH:n esiintyvyys oli 43,7 % PSAC:ssa (66 % vuonna 2004). kyselyssä) ja 44,7 % SAC:ssa (54 % vuonna 2006 tutkimuksessa) [26]. Nämä luvut ovat huomattavasti pienemmät kuin kahdessa edellisessä tutkimuksessa. Korkean intensiteetin STH-tartuntojen määrä oli 22,4 % PSAC:ssa vuonna 2009 (ei vertailukelpoinen vuoden 2004 tutkimuksessa, koska vakavien infektioiden yleistä esiintyvyyttä ei raportoitu) ja 19,7 % SAC:ssa (verrattuna 23,1 %:iin vuoden 2006 tutkimuksessa), mikä tarkoittaa 14 %:n laskua [ 26]. Huolimatta infektioiden esiintyvyyden ilmeisestä laskusta, arvioitu esiintyvyys STH PSAC- ja SAC-populaatioissa ei ole saavuttanut WHO:n määrittelemää tavoitetta vuodelle 2020, jonka mukaan kumulatiivinen esiintyvyys on alle 20 % ja vakava STH-infektioprosentti alle 1 %, mikä osoittaa sairastuvuuden hallinnan [27, 48].
Muut tutkimukset, joissa käytettiin useaan ajankohtaan (2006–2011) tehtyjä parasitologisia tutkimuksia koulujen MDA:n vaikutuksen seuraamiseen SAC:ssa, osoittivat samanlaisia suuntauksia [22, 28, 29]. Näiden tutkimusten tulokset osoittivat, että STH:n esiintyvyys väheni useiden MDA-kierrosten jälkeen. ;kuitenkin kaikki STH-taudit (vaihteluväli 44,3–47,7 %) ja vakavat infektiot (vaihteluväli 14,5–24,6 %), jotka raportoitiin seurantatutkimuksissa. Sairauden yleinen esiintyvyys on edelleen korkea [22, 28, 29], mikä taas osoittaa, että esiintyvyys ei ole vielä pudonnut WHO:n määrittelemälle ilmaantuvuuskontrollin tavoitetasolle (taulukko 1).
Tiedot muista tutkimuksista IHCP:n käyttöönoton jälkeen Filippiineillä vuosina 2007–2018 osoittivat STH:n jatkuvan korkean esiintyvyyden PSAC:ssa ja SAC:ssa (taulukko 1) [30,31,32,33,34,35,36,37,38, 39 ].Näissä tutkimuksissa raportoitujen STH:n esiintyvyys vaihteli 24,9 %:sta 97,4 %:iin (KK:n mukaan), ja kohtalaisten tai vaikeiden infektioiden esiintyvyys vaihteli 5,9 %:sta 82,6 %:iin.A.lumbricoides ja T. trichiura ovat edelleen yleisimmät STH:t, esiintyvyyden vaihteluvälillä 15,8-84,1 % - 7,4-94,4 %, kun taas hakamadoilla on yleensä pienempi esiintyvyys 1,2 % - 25,3 % [30,31, 32,33 ,34,35,36,37,38,39] (taulukko 1). Kuitenkin vuonna 2011 molekyylidiagnostista kvantitatiivista reaaliaikaista polymeraasiketjureaktiota (qPCR) käyttävä tutkimus osoitti hakamadon (Ancylostoma spp.) esiintyvyyden olevan 48,1 % [45]. Useissa tutkimuksissa [26, 31, 33, 36, 45] on myös usein havaittu henkilöiden samanaikainen infektio A. lumbricoidesilla ja T. trichiuralla.
WHO suosittelee KK-menetelmää sen helppokäyttöisyyden ja halpojen kustannusten vuoksi [46], lähinnä valtion STH-kontrollin hoitosuunnitelmien arvioimiseen. STH:n esiintyvyyden eroja on kuitenkin raportoitu KK:n ja muun diagnostiikan välillä. vuoden 2014 tutkimus Lagunan maakunnassa, mikä tahansa STH-infektio (33,8 % KK:lle vs. 78,3 % qPCR:lle), A. lumbricoides (20,5 % KK vs 60,8 % qPCR:lle) ja T. trichiura (KK 23,6 % vs 38,8 % qPCR:lle). On myös hakamatoinfektio [6,8 %:n esiintyvyys;sisältää Ancylostoma spp. (4,6 %) ja N. americana (2,2 %)] havaittiin käyttämällä qPCR:ää, ja KK arvioi ne negatiivisiksi [36]. Hakamatotartunnan todellinen esiintyvyys voidaan suuresti aliarvioida, koska hakamatomun munien nopea hajoaminen vaatii nopeaa kiertoa. KK-lasien valmisteluun ja lukemiseen [36,45,47], prosessi, jota on usein vaikea saavuttaa kenttäolosuhteissa. Lisäksi hakamatolajien munat ovat morfologisesti erottamattomia, mikä asettaa lisähaasteen oikealle tunnistamiselle [45].
WHO:n suosittelema päästrategia STH:n hallinnassa keskittyy massaprofylaktiseen kemoterapiaanalbendatsolitai mebendatsolia korkean riskin ryhmissä tavoitteena hoitaa vähintään 75 % PSAC:sta ja SAC:sta vuoteen 2020 mennessä [48]. Ennen kuin äskettäin julkaistiin NTD:t (Neglected Tropical Diseases) etenemissuunnitelma vuoteen 2030 mennessä, WHO suositteli, että PSAC, SAC ja SAC lisääntymisiässä olevat naiset (15-49-vuotiaat, mukaan lukien toisella ja kolmannella raskauskolmanneksella olevat) saavat tavanomaista hoitoa [49]. Lisäksi tämä ohje koskee pieniä lapsia (12-23 kuukautta) ja nuoria tyttöjä (10-19 vuotta) [49]. 49], mutta sulkee pois aiemmat suositukset korkean riskin ammatillisten aikuisten hoitoon [50].WHO suosittelee vuotuista MDA:ta pienille lapsille, PSAC:lle, SAC:lle, nuorille tytöille ja lisääntymisikäisille naisille alueilla, joilla STH:n esiintyvyys on 20–50 %, tai puolivuosittain, jos esiintyvyys on yli 50%. Raskaana oleville naisille hoitovälejä ei ole vahvistettu [49]. Ennaltaehkäisevän kemoterapian lisäksi WHO on korostanut vettä, sanitaatiota ja hygieniaa (WASH) tärkeänä osana STH-kontrollia [49]. 48, 49].
IHCP käynnistettiin vuonna 2006 antamaan politiikkaa koskevia ohjeita STH:n ja muiden helminttiinfektioiden torjuntaan [20, 51]. Tämä projekti noudattaa WHO:n hyväksymää STH-hallintastrategiaa.albendatsolitai mebendatsolikemoterapia STH-valvonnan päästrategiana, joka on suunnattu 1-12-vuotiaille lapsille ja muille riskiryhmille, kuten raskaana oleville naisille, nuorille naisille, maanviljelijöille, ruoankäsittelijöille ja alkuperäiskansoille. Valvontaohjelmia täydentää myös vesihuolto. ja saniteettitilat sekä terveyden edistämis- ja koulutusmenetelmät [20, 46].
PSAC:n puolivuosittaisen MDA:n suorittavat pääasiassa paikalliset barangay- (kylä) terveysyksiköt, koulutetut barangay-terveystyöntekijät ja päivähoitotyöntekijät yhteisön ympäristöissä kuten Garantisadong Pambata tai PSAC:n terveyspalveluiden "Terveet lapset" (paketti tarjoaa projekti). , kun taas SAC:n MDA:ta valvoo ja toteuttaa opetusministeriö (DepEd) [20]. Julkisten peruskoulujen MDA:ta hallinnoivat opettajat terveydenhuoltoalan työntekijöiden ohjauksessa kunkin lukuvuoden ensimmäisellä ja kolmannella neljänneksellä [20]. Terveysministeriö julkaisi vuonna 2016 uudet ohjeet madotuksen sisällyttämiseksi lukioihin (alle 18-vuotiaat lapset) [52].
Ensimmäinen kansallinen puolivuosittainen MDA suoritettiin 1–12-vuotiaille lapsille vuonna 2006 [20], ja madotuksen kattavuus 6,9 miljoonasta PSAC:sta oli 82,8 % ja 6,3 miljoonasta SAC:sta 31,5 % [53]. MDA-madotuksen kattavuus kuitenkin laski huomattavasti vuodesta 2009. vuoteen 2014 (vaihteluväli 59,5–73,9 %), mikä on jatkuvasti alle WHO:n suositteleman 75 prosentin vertailuarvon [54]. Matala madotuksen kattavuus saattaa johtua rutiinihoidon tärkeyden puutteesta [55], MDA:n väärinymmärryksestä. strategiat [56, 57], luottamuksen puute käytettyihin lääkkeisiin [58] ja haittatapahtumien pelko [55, 56, 58, 59, 60]. Synnynnäisten epämuodostumien pelko on raportoitu yhtenä syynä siihen, miksi raskaana olevat naiset kieltäytyvät STH-hoidosta [61].Lisäksi MDA-lääkkeiden toimitus- ja logistiikkaongelmat on tunnistettu merkittäviksi puutteiksi MDA:n toteutuksessa valtakunnallisesti [54].
Vuonna 2015 DOH teki yhteistyötä DepEdin kanssa järjestääkseen kansallisen koulujen madotuspäivän (NSDD), jonka tavoitteena on karkottaa noin 16 miljoonaa SAC:tä (luokat 1–6), jotka on ilmoittautunut kaikkiin julkisiin peruskouluihin yhdessä päivässä [62]. -pohjainen aloite johti 81 %:n valtakunnalliseen madotuskattavuusprosenttiin, joka on korkeampi kuin aikaisempina vuosina [54]. Yhteisössä kiertävä väärä tieto lasten madotuskuolemista ja vanhentuneiden lääkkeiden käytöstä on kuitenkin aiheuttanut valtavaa hysteriaa ja paniikkia, mikä on johtanut lisääntyneet raportit haittatapahtumista MDA:n (AEFMDA) jälkeen Zamboangan niemimaalla, Mindanaossa [63]. Tapaus-verrokkitutkimus osoitti kuitenkin, että AEFMDA-tapaukseen ei liittynyt aikaisempaa madotusta [63].
Vuonna 2017 terveysministeriö esitteli uuden dengue-rokotteen ja antoi sen noin 800 000 koululaiselle. Tämän rokotteen saatavuus on herättänyt merkittäviä turvallisuusongelmia ja lisännyt epäluottamusta DOH-ohjelmia, mukaan lukien MDA-ohjelmaa, kohtaan [64, 65]. Tämän seurauksena tuholaisten kattavuus laski 81 prosentista ja 73 prosentista PSAC:sta ja SAC:sta vuonna 2017 63 prosenttiin ja 52 prosenttiin vuonna 2018 ja 60 prosenttiin ja 59 prosenttiin vuonna 2019 [15].
Lisäksi nykyisen maailmanlaajuisen COVID-19 (koronavirustauti 2019) pandemian valossa terveysministeriö on julkaissut ministeriön muistion nro 2020-0260 tai väliaikaiset ohjeet integroiduista helmintintorjuntasuunnitelmista ja skitosomiaasin torjunta- ja eliminointisuunnitelmista COVID- 19 Pandemic 》” 23.6.2020 edellyttää MDA:n keskeyttämistä toistaiseksi.Koulujen sulkemisten vuoksi yhteisö tekee rutiininomaisesti madotuksen 1–18-vuotiaille lapsille, jakaa lääkkeitä ovelta ovelle -käynneillä tai kiinteissä paikoissa pitäen samalla fyysistä etäisyyttä ja kohdistaen asianmukaisiin COVID-19-19-infektioiden ehkäisy- ja valvontatoimenpiteisiin [66].COVID-19-pandemian aiheuttamat ihmisten liikkumisrajoitukset ja yleinen ahdistus voivat kuitenkin heikentää hoitojen kattavuutta.
WASH on yksi IHCP:n määrittelemistä tärkeimmistä STH-hallinnan interventioista [20, 46]. Tämä on ohjelma, johon osallistuu useita valtion virastoja, mukaan lukien terveysministeriö, sisä- ja paikallishallinnon ministeriö (DILG), paikallishallinnon yksiköt ( LGU) ja opetusministeriö. Yhteisön WASH-ohjelma sisältää puhtaan veden tarjoamisen paikallishallinnon yksiköiden johdolla DILG:n [67] tuella sekä DOH:n paikallishallinnon yksiköiden avulla toteuttamia sanitaatioparannuksia, jotka tarjoavat wc- ja WC-rakentamisen tuet [68, 69] ]. Samaan aikaan WASH-ohjelmaa julkisissa peruskouluissa valvoo opetusministeriö yhteistyössä terveysministeriön kanssa.
Filippiinien tilastoviranomaisen (PSA) vuoden 2017 kansallisen väestön terveystutkimuksen tuoreimmat tiedot osoittavat, että 95 % filippiiniläisistä kotitalouksista saa juomaveden parannetuista vesilähteistä, joista suurin osa (43 %) on pullotettua vettä ja vain 26 % putkistosta[ 70] hankkia sen. Neljännes filippiiniläisistä kotitalouksista käyttää edelleen epätyydyttäviä saniteettitiloja [70];noin 4,5 % väestöstä ulostaa avoimesti, mikä on kaksi kertaa niin yleistä maaseudulla (6 %) kuin kaupungeissa (3 %) [70 ].
Muut raportit viittaavat siihen, että saniteettitilojen tarjoaminen ei yksinään takaa niiden käyttöä eikä se paranna sanitaatio- ja hygieniakäytäntöjä [32, 68, 69]. Kotitalouksissa, joissa ei ole wc:tä, yleisimmin mainittuja syitä olla parantamatta sanitaatiota olivat tekniset esteet (esim. kodin tilan puute wc:lle tai saostussäiliölle kodin ympärillä ja muut maantieteelliset tekijät, kuten maaperän olosuhteet ja vesistön läheisyys), maanomistus ja rahoituksen puute [71, 72].
Filippiinien terveysministeriö otti vuonna 2007 käyttöön yhteisövetoisen täydellisen sanitaatio (CLTS) -lähestymistavan Itä-Aasian kestävän terveyden kehittämisen ohjelman kautta [68, 73]. CLTS on kokonaishygienian käsite, joka sisältää erilaisia käyttäytymismalleja, kuten aukioloa lopettamisen. ulostaminen, varmistaa, että kaikki käyttävät saniteettikäymälää, toistuva ja asianmukainen käsien pesu, ruuan ja veden sanitaatio, eläinten ja karjajätteiden turvallinen hävittäminen sekä puhtaan ja turvallisen ympäristön luominen ja ylläpito [68, 69]. CLTS-lähestymistapa, kylän ODF-tilannetta tulee seurata jatkuvasti myös CLTS-toimintojen lopettamisen jälkeen. Useat tutkimukset ovat kuitenkin osoittaneet STH:n suuren esiintyvyyden yhteisöissä, jotka ovat saavuttaneet ODF-statuksen CLTS:n käyttöönoton jälkeen [32, 33]. Tämä voi johtua saniteettitilojen puutteeseen, mahdolliseen avoimen ulostamisen uudelleen aloittamiseen ja alhaiseen MDA-kattaukseen [32].
Kouluissa toteutetut WASH-ohjelmat noudattavat DOH:n ja DepEdin julkaisemia käytäntöjä. Vuonna 1998 terveysministeriö julkaisi Filippiinien terveyssäännöstön kouluterveys- ja terveyspalveluiden täytäntöönpanosäännöt ja määräykset (IRR) (PD nro 856) [74]. Tämä IRR sisältää säännöt ja määräykset koulujen hygieniasta ja tyydyttävästä sanitaatiosta, mukaan lukien wc:t, vesihuolto sekä näiden tilojen ylläpito ja ylläpito [74]. Arvioinnit opetusministeriön ohjelman täytäntöönpanosta valituissa maakunnissa osoittavat kuitenkin, että suuntaviivat ovat Sitä ei valvota tiukasti ja budjettituki on riittämätön [57, 75, 76, 77]. Sen vuoksi seuranta ja arviointi ovat edelleen kriittisiä, jotta voidaan varmistaa opetusministeriön WASH-ohjelman täytäntöönpanon kestävyys.
Lisäksi opetusministeriö on antanut oppilaiden hyvien terveystottumusten vakiinnuttamiseksi osaston määräyksen (DO) nro 56, artiklan 56.2009 otsikolla "Vesi- ja käsienpesutilojen välitön rakentaminen kaikkiin kouluihin influenssa A (H1N1) estämiseksi" ja DO No. 65, s.2009 nimeltä "Essential Health Care Program (EHCP) for School Children" [78, 79] . Vaikka ensimmäinen ohjelma oli suunniteltu estämään H1N1:n leviäminen, se liittyy myös STH:n hallintaan. Jälkimmäinen noudattaa koululle sopivaa lähestymistapaa ja keskittyy kolmeen näyttöön perustuvaan kouluterveystoimeen: käsien pesu saippualla, harjaus fluoratulla hammastahnalla päivittäisenä ryhmätoimintana ja STH:n kahdesti vuodessa annettava MDA [78, 80]. Vuonna 2016 EHCP on nyt integroitu WASH In Schools (WINS) -ohjelmaan. Se laajeni sisältämään veden tarjoamisen, sanitaatiot, ruoan käsittelyn ja valmistuksen, hygieniaparannukset (esim. kuukautishygienian hallinta), madotuksen ja terveyskasvatuksen [79].
Vaikka yleensä WASH on sisällytetty ala-asteen opetussuunnitelmiin [79], STH-infektion sisällyttäminen sairaudeksi ja kansanterveysongelmaksi puuttuu edelleen. Hiljattain tehdyssä Cagayanin maakunnan julkisissa peruskouluissa tehdyssä tutkimuksessa todettiin, että WASHiin liittyvä terveyskasvatus on soveltuu kaikille opiskelijoille luokkatasosta ja koulutyypistä riippumatta, ja se on myös integroitu useisiin oppiaineisiin ja laajalti käytetty.Outreach (ts. terveyskasvatusta edistävät materiaalit esitetään visuaalisesti luokkahuoneissa, WASH-alueilla ja koko koulussa) [57]. Sama tutkimus kuitenkin ehdotti, että opettajia on koulutettava STH- ja madotuskäyttöön syventääkseen heidän ymmärrystään loisista ja paremmin. ymmärtää STH:n kansanterveydellisenä ongelmana, mukaan lukien: STH:n leviämiseen liittyvät aiheet, tartuntariski, infektioriski ajaa Madon jälkeiset avoimet ulostamistavat ja uudelleeninfektiotavat otettiin osaksi koulun opetussuunnitelmaa [57].
Muut tutkimukset ovat myös osoittaneet terveyskasvatuksen ja hoidon hyväksynnän välisen yhteyden [56, 60], mikä viittaa siihen, että tehostettu terveyskasvatus ja edistäminen (parantaakseen STH-tietoa ja korjatakseen MDA-harhakäsityksiä hoidosta ja hyödyistä) voi lisätä MDA-hoitoon osallistumista ja hyväksyntää [56], 60].
Lisäksi terveyskasvatuksen merkitys hyvään hygieniaan liittyvään käyttäytymiseen vaikuttamisessa on tunnistettu yhdeksi WASH-toteutuksen avainkomponenteista [33, 60]. Kuten aikaisemmat tutkimukset ovat osoittaneet, avoin ulostaminen ei välttämättä johdu wc-käynnin puutteesta. 32, 33]. Sellaiset tekijät kuin avoimet ulostamistottumukset ja saniteettitilojen käytön puute voivat vaikuttaa avoimen ulostamisen tuloksiin [68, 69]. Toisessa tutkimuksessa huono sanitaatio yhdistettiin suurempaan toiminnallisen lukutaidottomuuden riskiin Visayan SAC:ien keskuudessa. 81]. Sen vuoksi on otettava mukaan terveyskasvatus- ja edistämisstrategiat, joilla pyritään parantamaan suolisto- ja hygieniatottumuksia, sekä näiden terveydenhuollon infrastruktuurien hyväksyminen ja asianmukainen käyttö, jotta WASH-toimenpiteiden omaksuminen jatkuisi.
Kahden viime vuosikymmenen aikana kerätyt tiedot osoittavat, että STH-infektioiden esiintyvyys ja intensiteetti alle 12-vuotiaiden lasten keskuudessa Filippiineillä on edelleen korkea Filippiinien hallituksen erilaisista ponnisteluista huolimatta. MDA-osallistumiseen ja hoitoon sitoutumiseen liittyviä esteitä ja haasteita on poistettava. On myös syytä harkita kahden tällä hetkellä STH-kontrolliohjelmassa käytetyn lääkkeen (albendatsoli ja mebendatsoli) tehoa, sillä joissakin viimeaikaisissa Filippiineillä tehdyissä tutkimuksissa on raportoitu hälyttävän korkeita T. trichiura -infektioita [33, 34, 42]. Näiden kahden lääkkeen ilmoitettiin olevan vähemmän tehokkaita T. trichiuraa vastaan, ja niiden yhdistetyt paranemisasteet olivat 30,7 % ja 42,1 %.albendatsolija mebendatsoli, vastaavasti, ja 49,9 % ja 66,0 % kutuvähennys [82]. Koska näillä kahdella lääkkeellä on minimaaliset terapeuttiset vaikutukset, tällä voi olla merkittäviä vaikutuksia alueilla, joilla Trichomonas on endeeminen. Kemoterapia alensi tehokkaasti infektiotasoja ja alensi tartunnan saaneiden henkilöiden helmintitaakka alle ilmaantuvuusrajan, mutta tehokkuus vaihteli STH-lajien välillä. On huomattava, että olemassa olevat lääkkeet eivät estä uudelleentartuntaa, joka voi tapahtua välittömästi hoidon jälkeen. Siksi uusia lääkkeitä ja lääkeyhdistelmästrategioita voidaan tarvita tulevaisuudessa [83]. .
Tällä hetkellä Filippiineillä ei ole pakollista MDA-hoitoa aikuisille.IHCP keskittyy vain 1-18-vuotiaisiin lapsiin sekä muiden riskiryhmien, kuten raskaana olevien naisten, teini-ikäisten naisten, maanviljelijöiden, ruoankäsittelijöiden, valikoivaan madotukseen. Viimeaikaiset matemaattiset mallit [84, 85, 86] ja systemaattiset katsaukset ja meta-analyysit [87] viittaavat kuitenkin siihen, että madotusohjelmien yhteisön laajuinen laajentaminen kattamaan kaikki ikäryhmät voivat vähentää STH:n esiintyvyyttä suuren riskin väestöryhmät. Riskiryhmään kuuluvat koululaiset. MDA:n lisäämisellä kohdennetusta lääkkeiden antamisesta yhteisön laajuiseen voi kuitenkin olla merkittäviä taloudellisia vaikutuksia STH-valvontaohjelmiin, koska tarvitaan lisää resursseja. Siitä huolimatta tehokas massahoito lymfaattisen filariaasin kampanja Filippiineillä korostaa yhteisön laajuisen hoidon toteuttamiskelpoisuutta [52].
STH-infektioiden odotetaan ilmaantuvan uudelleen, kun kouluihin perustuvat STH-taudin vastaiset MDA-kampanjat kaikkialla Filippiineillä ovat päättyneet meneillään olevan COVID-19-pandemian vuoksi. Viimeaikaiset matemaattiset mallit viittaavat siihen, että viiveet MDA:ssa korkean STH-endeemisissä olosuhteissa voivat tarkoittaa tavoitetta eliminoida STH. kansanterveysongelmana (EPHP) vuoteen 2030 mennessä (määritelty saavuttavan < 2 %:n esiintyvyyden keskivaikeista tai voimakkaista infektioista SAC:ssa [88] ]) ei ehkä ole saavutettavissa, vaikka lieventämisstrategioita korvaamaan jääneet MDA-kierrokset ( eli korkeampi MDA-kattavuus, >75 %), olisi hyödyllistä [89]. Sen vuoksi tarvitaan kiireellisesti kestävämpiä valvontastrategioita MDA:n lisäämiseksi STH-infektion torjumiseksi Filippiineillä.
MDA:n lisäksi tartuntahäiriöt edellyttävät muutoksia hygieniakäyttäytymisessä, puhtaan veden saantia ja parempaa sanitaatiota tehokkaiden WASH- ja CLTS-ohjelmien avulla. Jokseenkin turhauttavaa on kuitenkin se, että joissakin yhteisöissä on raportoitu vajaakäyttöisistä sanitaatiotiloista, joita paikallishallinnot tarjoavat, mikä kuvastaa haasteita WASH-toteutuksessa [68, 69, 71, 72].Lisäksi korkea STH-esiintyvyys raportoitiin yhteisöissä, jotka saavuttivat ODF-statuksen CLTS:n käyttöönoton jälkeen avoimen ulostamisen uudelleen alkamisen ja alhaisen MDA-kattavuuden vuoksi [32]. tietoisuus STH:sta ja hygieniakäytäntöjen parantaminen ovat tärkeitä tapoja vähentää yksilön infektioriskiä ja ne ovat pohjimmiltaan edullisia täydennyksiä MDA- ja WASH-ohjelmiin.
Kouluissa tarjottava terveyskasvatus voi auttaa vahvistamaan ja parantamaan yleistä tietämystä ja tietoisuutta STH:sta oppilaiden ja vanhempien keskuudessa, mukaan lukien madotuksen havaitut edut. "Magic Glasses" -ohjelma on esimerkki viime aikoina erittäin onnistuneesta terveyskasvatustoimesta kouluissa. on lyhyt sarjakuvainterventio, joka on suunniteltu kouluttamaan oppilaita STH-tartunnasta ja ennaltaehkäisystä. Se todistaa periaatteesta, että terveyskasvatus voi parantaa STH-infektioon liittyvää tietoa ja vaikuttaa käyttäytymiseen [90]. Toimenpidettä käytettiin ensimmäisen kerran kiinalaisilla peruskoulun oppilailla Hunanissa. Provinssi, ja STH-infektion ilmaantuvuus väheni 50 % interventiokouluissa verrattuna kontrollikouluihin (todennäköisyyssuhde = 0,5, 95 %:n luottamusväli: 0,35-0,7, P < 0,0001).90]. Tämä on mukautettu ja testattu tiukasti Filippiineillä [91] ja Vietnamissa;ja sitä kehitetään parhaillaan Mekongin ala-alueelle, mukaan lukien sen sopeuttaminen syöpää aiheuttavaan Opisthorchis-maksamatoinfektioon. Useista Aasian maista, erityisesti Japanista, Koreasta ja Kiinan Taiwanin maakunnasta saadut kokemukset ovat osoittaneet, että MDA:n ansiosta asianmukainen sanitaatio- ja hygieniakoulutus osa kansallisia valvontasuunnitelmia, koulukohtaisten lähestymistapojen ja kolmikulmaisen yhteistyön avulla STH-tartunnan poistamiseksi on mahdollista instituutioiden, kansalaisjärjestöjen ja tieteellisten asiantuntijoiden kanssa [92,93,94].
Filippiineillä on useita hankkeita, jotka sisältävät STH-ohjauksia, kuten kouluissa toteutettu WASH/EHCP tai WINS ja yhteisöissä toteutettu CLTS. Kestävyyden lisäämiseksi tarvitaan kuitenkin parempaa koordinaatiota ohjelmaa toteuttavien organisaatioiden välillä. Siksi hajautettu Filippiinien kaltaiset moniosaiset STH-valvontasuunnitelmat ja -ponnistelut voivat onnistua vain paikallishallinnon pitkäaikaisella yhteistyöllä, yhteistyöllä ja tuella. Valtion tuki lääkkeiden hankinnalle ja jakelulle sekä valvontasuunnitelmien muiden osien priorisointi, kuten esim. Koska sanitaatiota ja terveyskasvatusta parantavia toimia tarvitaan nopeuttamaan vuoden 2030 EPHP-tavoitteiden saavuttamista [88]. COVID-19-pandemian haasteiden vuoksi näitä toimia on jatkettava ja ne on integroitava meneillään olevaan COVID-19-tautiin. Muutoin jo haastetun STH-hallintaohjelman vaarantaminen voi aiheuttaa vakavan pitkän aikavälin julkisen terveydenl:n seuraukset.
Lähes kahden vuosikymmenen ajan Filippiinit ovat tehneet suuria ponnisteluja STH-infektion hillitsemiseksi. Siitä huolimatta raportoitu STH:n esiintyvyys on pysynyt korkeana valtakunnallisesti, mikä saattaa johtua optimaalisesta MDA-kattavuudesta sekä WASH- ja terveyskasvatusohjelmien rajoituksista. Kansallisten hallitusten tulisi nyt harkita koulun vahvistamista. -pohjaiset MDA:t ja laajenevat yhteisön laajuiset MDA:t;seurata tarkasti lääkkeiden tehokkuutta MDA-tapahtumien aikana ja tutkia uusien antihelminttisten lääkkeiden tai lääkeyhdistelmien kehitystä ja käyttöä;ja kestävä WASH- ja terveyskasvatuksen tarjoaminen kattavana hyökkäysmenetelmänä tulevaa STH-hallintaa varten Filippiineillä.
Who.Soil-borne helminth-infektio.https://www.who.int/news-room/fact-sheets/detail/soil-transmitted-helminth-infections.Käytetty 4. huhtikuuta 2021.
Strunz EC, Addiss DG, Stocks ME, Ogden S, Utzinger J, Freeman MC.Vesi-, sanitaatio-, hygienia- ja maaperän aiheuttamat helminttiinfektiot: systemaattinen katsaus ja meta-analyysi.PLoS Medicine.2014;11(3):e1001620 .
Hotez PJ, Fenwick A, Savioli L, Molyneux DH.Pelasta pohjamiljardi hallitsemalla laiminlyötyjä trooppisia sairauksia.Lancet.2009;373(9674):1570-5.
Plan RL, Smith JL, Jasrasaria R, Brooke SJ. Globaalit infektioluvut ja maaperän leviävien helminttiinfektioiden tautitaakka, 2010. Parasite vector.2014;7:37.
Who.2016 Summary of Global Preventive Chemotherapy Implementation: Breaking One Billion.Weekly epidemiological records.2017;40(92):589-608.
DALYs GBD, yhteistyökumppani H. Globaalit, alueelliset ja kansalliset vammaisuuteen mukautetut elinvuodet (DALY) ja terveen elinajanodote (HALE) 315 sairauden ja vamman osalta, 1990–2015: Systemaattinen analyysi vuoden 2015 Global Burden of Disease -tutkimuksesta. Lancet .2016;388(10053):1603-58.
Tauti GBD, vamma C. Maailmanlaajuinen taakka 369 taudista ja vammoista 204 maassa ja alueella, 1990–2019: Systemaattinen analyysi vuoden 2019 Global Burden of Disease -tutkimuksesta. Lancet.2020;396(10258):1204-22.
Jourdan PM, Lamberton PHL, Fenwick A, Addiss DG. Maaperän aiheuttama helminttitulehdus. Lancet.2018;391(10117):252-65.
Gibson AK, Raverty S, Lambourn DM, Huggins J, Magargal SL, Grigg ME. Polyparasitismiin liittyy lisääntynyt sairauden vakavuus Toxoplasma-infektoituneissa meren vartiolajeissa.PLoS Negl Trop Dis.2011;5(5):e1142.
Postitusaika: 15.3.2022
