مٹی سے منتقل ہونے والا ہیلمینتھ (ایس ٹی ایچ) انفیکشن طویل عرصے سے فلپائن میں صحت عامہ کا ایک اہم مسئلہ رہا ہے۔ اس جائزے میں، ہم وہاں ایس ٹی ایچ انفیکشن کی موجودہ صورتحال کی وضاحت کرتے ہیں اور ایس ٹی ایچ کے بوجھ کو کم کرنے کے لیے کنٹرول کے اقدامات پر روشنی ڈالتے ہیں۔

ایک ملک گیر STH ماس ڈرگ ایڈمنسٹریشن (MDA) پروگرام 2006 میں شروع کیا گیا تھا، لیکن فلپائن میں STH کا مجموعی پھیلاؤ زیادہ ہے، جو 24.9% سے 97.4% تک ہے۔ جس میں باقاعدہ علاج کی اہمیت کے بارے میں آگاہی کا فقدان، MDA کی حکمت عملیوں کے بارے میں غلط فہمیاں، استعمال ہونے والی دوائیوں پر اعتماد کی کمی، منفی واقعات کا خوف، اور حکومتی پروگراموں پر عام عدم اعتماد۔ کمیونٹیز میں جگہ [مثال کے طور پر، کمیونٹی کی زیر قیادت جامع صفائی (CLTS) پروگرام جو بیت الخلا فراہم کرتے ہیں اور بیت الخلا کی تعمیر کو سبسڈی دیتے ہیں] اور اسکولوں میں جگہ [مثلاً، اسکول واش (WINS) منصوبہ]، لیکن مطلوبہ نتائج حاصل کرنے کے لیے جاری نفاذ کی ضرورت ہے۔ وسیع پیمانے پر ہونے کے باوجود موجودہ سرکاری ابتدائی نصاب میں اسکولوں میں واش کی تعلیم، ایس ٹی ایچ کو ایک بیماری کے طور پر اور کمیونٹی کے مسئلے کے طور پر شامل کرنا ناکافی ہے۔ جاری جائزہملک میں اس وقت موجود انٹیگریٹڈ ہیلمنتھ کنٹرول پروگرام (IHCP) کے لیے ضروری ہوگا، جو صفائی اور حفظان صحت، صحت کی تعلیم اور احتیاطی کیموتھراپی کو بہتر بنانے پر توجہ مرکوز کرتا ہے۔ پروگرام کی پائیداری اب بھی ایک چیلنج ہے۔
فلپائن میں پچھلی دو دہائیوں کے دوران STH انفیکشن کو کنٹرول کرنے کی بڑی کوششوں کے باوجود، پورے ملک میں STH کا مسلسل زیادہ پھیلاؤ رپورٹ کیا گیا ہے، ممکنہ طور پر MDA کی سب سے بہترین کوریج اور WASH اور صحت کی تعلیم کے پروگراموں کی حدود کی وجہ سے۔.ایک مربوط کنٹرول اپروچ کی پائیدار فراہمی فلپائن میں STH کو کنٹرول کرنے اور اسے ختم کرنے میں کلیدی کردار ادا کرتی رہے گی۔
مٹی سے منتقل ہونے والی ہیلمینتھ (ایس ٹی ایچ) انفیکشن دنیا بھر میں صحت عامہ کا ایک سنگین مسئلہ بنی ہوئی ہے، جس کا تخمینہ 1.5 بلین سے زیادہ افراد کے انفیکشن کے ساتھ ہے [1]۔ , 3] ;اور یہ کم آمدنی والے ممالک میں بہت زیادہ پایا جاتا ہے، زیادہ تر انفیکشن ایشیا، افریقہ اور لاطینی امریکہ کے حصوں میں پائے جاتے ہیں [4]۔ 2 سے 4 سال کی عمر کے پری اسکول کے بچے (PSAC) اور 5 سے 12 سال کی عمر کے اسکول کے بچے (SAC) تھے۔ سب سے زیادہ حساس، انفیکشن کے سب سے زیادہ پھیلاؤ اور شدت کے ساتھ۔ دستیاب اعداد و شمار بتاتے ہیں کہ 267.5 ملین سے زیادہ PSACs اور 568.7 ملین سے زیادہ SACs شدید STH ٹرانسمیشن والے علاقوں میں رہتے ہیں اور انہیں روک تھام کیموتھراپی کی ضرورت ہوتی ہے [5]۔ STH کے عالمی بوجھ کا تخمینہ لگایا گیا ہے۔ 19.7-3.3 ملین معذوری سے ایڈجسٹ شدہ زندگی کے سال (DALYs) [6, 7]۔
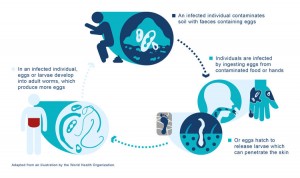
ایس ٹی ایچ انفیکشن غذائیت کی کمی اور جسمانی اور علمی نشوونما میں رکاوٹ کا باعث بن سکتا ہے، خاص طور پر بچوں میں [8]۔ زیادہ شدت والا ایس ٹی ایچ انفیکشن مریض کی بیماری کو بڑھاتا ہے زیادہ اموات کے ساتھ اور دوسرے انفیکشنز کے لیے حساسیت میں اضافہ [10، 11]۔ان انفیکشنز کے منفی اثرات نہ صرف صحت بلکہ معاشی پیداواری صلاحیت کو بھی متاثر کر سکتے ہیں [8، 12]۔
فلپائن ایک کم اور درمیانی آمدنی والا ملک ہے۔ 2015 میں، فلپائن کی 100.98 ملین آبادی میں سے تقریباً 21.6% قومی غربت کی لکیر سے نیچے رہتے تھے [13]۔ اس میں جنوب مشرقی ایشیا میں STH کا سب سے زیادہ پھیلاؤ بھی ہے [14] ڈبلیو ایچ او پریوینٹیو کیموتھراپی ڈیٹا بیس سے .2019 کے اعداد و شمار بتاتے ہیں کہ تقریباً 45 ملین بچے انفیکشن کے خطرے میں ہیں جنہیں طبی علاج کی ضرورت ہے [15]۔
اگرچہ ٹرانسمیشن کو کنٹرول کرنے یا اس میں خلل ڈالنے کے لیے کئی بڑے اقدامات شروع کیے گئے ہیں، STH فلپائن میں بہت زیادہ مقبول ہے [16]۔ اس مضمون میں، ہم فلپائن میں STH انفیکشن کی موجودہ صورتحال کا ایک جائزہ فراہم کرتے ہیں۔ماضی اور حال میں جاری کنٹرول کی کوششوں پر روشنی ڈالیں، پروگرام کے نفاذ کے چیلنجوں اور مشکلات کو دستاویز کریں، STH بوجھ کو کم کرنے پر اس کے اثرات کا جائزہ لیں، اور آنتوں کے کیڑوں پر قابو پانے کے لیے ممکنہ نقطہ نظر فراہم کریں۔ اس معلومات کی دستیابی منصوبہ بندی اور اس پر عمل درآمد کی بنیاد فراہم کر سکتی ہے۔ ملک میں پائیدار ایس ٹی ایچ کنٹرول پروگرام۔
اس جائزے میں چار سب سے عام STH پرجیویوں پر توجہ مرکوز کی گئی ہے - راؤنڈ ورم، Trichuris trichiura، Necator americanus اور Ancylostoma duodenale۔ اگرچہ Ancylostoma ceylanicum جنوب مشرقی ایشیا میں ایک اہم زونوٹک ہک کیڑے کی نسل کے طور پر ابھر رہا ہے، فی الحال محدود معلومات فلپائن میں دستیاب ہیں اور اس پر بحث نہیں کی جائے گی۔ یہاں
اگرچہ یہ ایک منظم جائزہ نہیں ہے، لیکن ادب کے جائزے کے لیے استعمال ہونے والا طریقہ کار درج ذیل ہے۔ ہم نے PubMed، Scopus، ProQuest، اور Google Scholar کے آن لائن ڈیٹا بیس کا استعمال کرتے ہوئے فلپائن میں STH کے پھیلاؤ کی اطلاع دینے والے متعلقہ مطالعات کی تلاش کی۔ درج ذیل الفاظ تھے۔ تلاش میں کلیدی الفاظ کے طور پر استعمال کیا جاتا ہے: ("Helminthiases" یا مٹی سے پیدا ہونے والے کیڑے" یا "STH" یا "Ascaris lumbricoides" یا "Trichuris trichiura" یا "Ancylostoma spp." یا "Necator americanus" یا "Roundworm" یا "Whichworm" یا "ہک ورم") اور ("ایپیڈیمولوجی") اور ("فلپائن")۔اشاعت کے سال کی کوئی پابندی نہیں ہے۔تلاش کے معیار کے ذریعے شناخت کیے گئے مضامین کو ابتدائی طور پر عنوان اور تجریدی مواد کے ذریعے اسکرین کیا گیا تھا، جن میں سے ایک STHs کے پھیلاؤ یا شدت کے ساتھ کم از کم تین مضامین کے لیے تحقیق نہیں کی گئی تھی، ان کو خارج کر دیا گیا تھا۔مکمل متن کی اسکریننگ میں مشاہداتی (کراس سیکشنل، کیس-کنٹرول، طول بلد/کوہورٹ) مطالعہ یا کنٹرول ٹرائلز شامل ہیں جو بیس لائن کے پھیلاؤ کی رپورٹنگ کرتے ہیں۔ڈیٹا نکالنے میں مطالعہ کا علاقہ، مطالعہ کا سال، مطالعہ کی اشاعت کا سال، مطالعہ کی قسم (کراس سیکشنل، کیس-کنٹرول، یا طول بلد/کوہورٹ)، نمونے کا سائز، مطالعہ کی آبادی، ہر STH کا پھیلاؤ اور شدت، اور تشخیص کے لیے استعمال ہونے والا طریقہ شامل ہے۔
لٹریچر کی تلاش کی بنیاد پر، ڈیٹا بیس کی تلاش کے ذریعے کل 1421 ریکارڈز کی شناخت کی گئی [PubMed (n = 322);دائرہ کار (n = 13)؛ProQuest (n = 151) اور Google Scholar (n = 935)]۔ ٹائٹل ریویو کی بنیاد پر کل 48 پیپرز کی اسکریننگ کی گئی، 6 پیپرز کو خارج کر دیا گیا، اور کل 42 پیپرز کو آخر کار کوالٹیٹو سنتھیسز میں شامل کیا گیا (شکل 1) )۔
1970 کی دہائی کے بعد سے، STH انفیکشن کے پھیلاؤ اور شدت کا تعین کرنے کے لیے فلپائن میں متعدد مطالعات کا انعقاد کیا گیا ہے۔ جدول 1 میں شناخت شدہ مطالعات کا خلاصہ دکھایا گیا ہے۔ ان مطالعات میں STH کے تشخیصی طریقوں میں فرق وقت کے ساتھ ساتھ ظاہر ہوا، فارملین کے ساتھ۔ ابتدائی دنوں (1970-1998) میں ایتھر ارتکاز (FEC) کا طریقہ اکثر استعمال ہوتا تھا۔ تاہم، Kato-Katz (KK) تکنیک کو بعد کے سالوں میں تیزی سے استعمال کیا جاتا رہا ہے اور اسے قومی سطح پر STH کنٹرول کے طریقہ کار کی نگرانی کے لیے بنیادی تشخیصی طریقہ کے طور پر استعمال کیا جاتا ہے۔ سروے
STH انفیکشن فلپائن میں صحت عامہ کا ایک اہم مسئلہ رہا ہے اور اب بھی ہے، جیسا کہ 1970 سے 2018 تک کیے گئے مطالعات سے پتہ چلتا ہے۔ STH انفیکشن کا وبائی امراض اور اس کا پھیلاؤ دنیا کے دیگر مقامی ممالک میں رپورٹ ہونے والے لوگوں سے موازنہ ہے۔ PSAC اور SAC میں انفیکشن کا سب سے زیادہ پھیلاؤ ریکارڈ کیا گیا ہے [17]۔ یہ عمر کے گروپ زیادہ خطرے میں ہیں کیونکہ یہ بچے اکثر بیرونی ترتیبات میں STH کا شکار ہوتے ہیں۔
تاریخی طور پر، محکمہ صحت کے انٹیگریٹڈ ہیلمینتھ کنٹرول پروگرام (IHCP) کے نفاذ سے پہلے، 1-12 سال کی عمر کے بچوں میں کسی بھی STH انفیکشن اور شدید انفیکشن کا پھیلاؤ بالترتیب 48.6-66.8% سے 9.9-67.4% تک تھا۔
2005 سے 2008 تک تمام عمروں کے نیشنل سکسٹوسومیاسس سروے کے ایس ٹی ایچ کے اعداد و شمار سے پتہ چلتا ہے کہ ایس ٹی ایچ انفیکشن ملک کے تین اہم جغرافیائی خطوں میں وسیع پیمانے پر پھیلا ہوا تھا، جس میں A. lumbricoides اور T. trichiura خاص طور پر ویزیوں میں پائے جاتے ہیں [16]۔
2009 میں، 2004 [20] اور 2006 SAC [21] کے فالو اپ اسیسمنٹس IHCP [26] کے اثرات کا جائزہ لینے کے لیے نیشنل STH Prevalence Surveys کیے گئے تھے۔ PSAC میں کسی بھی STH کا پھیلاؤ 43.7% تھا (2004 میں 66% سروے) اور SAC میں 44.7% (2006 کے سروے میں 54%) 2004 کے سروے کی وجہ سے شدید انفیکشن کے مجموعی پھیلاؤ کی اطلاع نہیں دی گئی تھی) اور SAC میں 19.7% (2006 کے سروے میں 23.1% کے مقابلے)، 14% کی کمی [26]۔انفیکشن کے پھیلاؤ میں واضح کمی کے باوجود، تخمینہ شدہ پھیلاؤ PSAC اور SAC آبادیوں میں STH نے WHO کے طے شدہ 2020 کے ہدف کو پورا نہیں کیا جس کا مجموعی پھیلاؤ 20% سے کم ہے اور STH انفیکشن کی شدید شرح 1% سے بھی کم ہے تاکہ بیماری پر قابو پایا جا سکے [27, 48]۔
SAC میں اسکول MDA کے اثرات کی نگرانی کے لیے متعدد ٹائم پوائنٹس (2006-2011) پر کیے گئے پیراسیٹولوجیکل سروے کا استعمال کرتے ہوئے دیگر مطالعات نے اسی طرح کے رجحانات دکھائے [22, 28, 29]۔ ان سروے کے نتائج سے پتہ چلتا ہے کہ MDA کے کئی دوروں کے بعد STH کا پھیلاؤ کم ہوا۔ ;تاہم، کوئی بھی ایس ٹی ایچ (حد، 44.3٪ سے 47.7٪) اور شدید انفیکشن (حد، 14.5٪ سے 24.6٪) فالو اپ سروے میں رپورٹ کیا گیا ہے، بیماری کا مجموعی پھیلاؤ زیادہ ہے [22، 28، 29]، دوبارہ اشارہ کرتا ہے کہ پھیلاؤ ابھی تک ڈبلیو ایچ او کے بیان کردہ واقعات پر قابو پانے کے ہدف کی سطح تک نہیں گرا ہے (ٹیبل 1)۔
2007-2018 میں فلپائن میں IHCP کے متعارف ہونے کے بعد دیگر مطالعات کے ڈیٹا نے PSAC اور SAC (ٹیبل 1) [30,31,32,33,34,35,36,37,38, 39 میں STH کے مسلسل زیادہ پھیلاؤ کو ظاہر کیا۔ ان مطالعات میں کسی بھی ایس ٹی ایچ کا پھیلاؤ 24.9% سے 97.4% (KK کی طرف سے)، اور اعتدال پسند سے شدید انفیکشن کا پھیلاؤ 5.9% سے 82.6% تک تھا۔lumbricoides اور T. trichiura سب سے زیادہ پائے جانے والے STHs ہیں، جس کا پھیلاؤ بالترتیب 15.8-84.1% سے 7.4-94.4% تک ہے، جب کہ ہک کیڑے کا پھیلاؤ کم ہوتا ہے، جو 1.2% سے 25.3% تک ہوتا ہے [30,31, 323 ,34,35,36,37,38,39] (ٹیبل 1) تاہم، 2011 میں، مالیکیولر تشخیصی مقداری ریئل ٹائم پولیمریز چین ری ایکشن (qPCR) کا استعمال کرتے ہوئے ایک مطالعہ نے 48.1 کے ہک ورم (Ancylostoma spp.) کا پھیلاؤ ظاہر کیا۔ % [45] A. lumbricoides اور T. trichiura کے ساتھ افراد میں شریک انفیکشن بھی اکثر کئی مطالعات میں دیکھا گیا ہے [26, 31, 33, 36, 45]۔
کے کے طریقہ کار کی سفارش ڈبلیو ایچ او نے فیلڈ میں اس کے استعمال میں آسانی اور کم لاگت کے لیے کی ہے [46]، بنیادی طور پر ایس ٹی ایچ کنٹرول کے لیے سرکاری علاج کے منصوبوں کا جائزہ لینے کے لیے۔ لگونا صوبہ میں 2014 کا ایک مطالعہ، کوئی بھی STH انفیکشن (33.8% KK بمقابلہ 78.3% qPCR کے لیے)، A. lumbricoides (20.5% KK بمقابلہ 60.8% qPCR کے لیے) اور T. trichiura (KK 23.6% بمقابلہ 38.8% qPCR)۔ ہک ورم انفیکشن بھی ہے [6.8 فیصد پھیلاؤ؛Ancylostoma spp.(4.6%) اور N. americana (2.2%)] شامل ہیں qPCR کا استعمال کرتے ہوئے پتہ چلا اور KK [36] کی طرف سے منفی فیصلہ کیا گیا۔ ہک کیڑے کے انفیکشن کے حقیقی پھیلاؤ کو بہت کم اندازہ لگایا جا سکتا ہے کیونکہ ہک کیڑے کے انڈوں کے تیزی سے لیسز کے لیے تیزی سے تبدیلی کی ضرورت ہوتی ہے۔ KK سلائیڈ کی تیاری اور پڑھنے کے لیے [36,45,47]، ایک ایسا عمل جو اکثر میدانی حالات میں حاصل کرنا مشکل ہوتا ہے۔ مزید برآں، ہک کیڑے کی نسلوں کے انڈے مورفولوجیکل طور پر الگ نہیں ہوتے، جو درست شناخت کے لیے مزید چیلنج کا باعث بنتے ہیں [45]۔
ڈبلیو ایچ او کے ذریعہ ایس ٹی ایچ کنٹرول کے لئے اہم حکمت عملی بڑے پیمانے پر پروفیلیکٹک کیموتھراپی پر مرکوز ہے۔البینڈازولیا میبینڈازول زیادہ خطرہ والے گروپوں میں، جس کا ہدف 2020 تک PSAC اور SAC کے کم از کم 75% کا علاج کرنا ہے۔ تولیدی عمر کی خواتین (15-49 سال، بشمول دوسرے اور تیسرے سہ ماہی میں) معمول کی دیکھ بھال حاصل کرتی ہیں [49] اس کے علاوہ، اس رہنما خطوط میں چھوٹے بچے (12-23 ماہ) اور نوعمر لڑکیاں (10-19 سال) شامل ہیں 49]، لیکن اعلی خطرے والے پیشہ ورانہ بالغوں کے علاج کے لیے سابقہ سفارشات کو خارج کرتا ہے %، یا نیم سالانہ طور پر اگر پھیلاؤ 50% سے زیادہ ہو۔ حاملہ خواتین کے لیے، علاج کے وقفے قائم نہیں کیے گئے ہیں [49]۔ روک تھام کرنے والی کیموتھراپی کے علاوہ، ڈبلیو ایچ او نے پانی، صفائی اور حفظان صحت (واش) کو STH کنٹرول کے ایک اہم جزو کے طور پر زور دیا ہے۔ 48، 49]۔
IHCP کا آغاز 2006 میں STH اور دیگر ہیلمینتھ انفیکشنز کے کنٹرول کے لیے پالیسی رہنمائی فراہم کرنے کے لیے کیا گیا تھا [20, 51]۔البینڈازولیا میبینڈازول کیموتھراپی ایس ٹی ایچ کنٹرول کے لیے بنیادی حکمت عملی کے طور پر، جس میں 1-12 سال کی عمر کے بچوں اور دیگر ہائی رسک گروپس جیسے حاملہ خواتین، نوعمر خواتین، کسانوں، فوڈ ہینڈلرز اور مقامی لوگوں کو نشانہ بنایا جاتا ہے۔ کنٹرول پروگرام پانی کی تنصیب سے بھی مکمل ہوتے ہیں۔ اور صفائی کی سہولیات کے ساتھ ساتھ صحت کے فروغ اور تعلیم کے طریقے [20، 46]۔
PSAC کا نیم سالانہ MDA بنیادی طور پر مقامی بارنگے (گاؤں) ہیلتھ یونٹس، تربیت یافتہ بارنگے ہیلتھ ورکرز اور کمیونٹی سیٹنگز میں ڈے کیئر ورکرز کے ذریعے انجام دیا جاتا ہے جیسا کہ PSAC کی ہیلتھ سروسز کا Garantisadong Pambata یا "صحت مند بچے" (ایک پیکیج فراہم کرنے والا منصوبہ)) جبکہ SAC کا MDA محکمہ تعلیم (DepEd) کے زیر نگرانی اور لاگو کیا جاتا ہے [20]۔ پبلک ایلیمنٹری اسکولوں میں MDA کا انتظام اساتذہ ہر تعلیمی سال کی پہلی اور تیسری سہ ماہی کے دوران ہیلتھ ورکرز کی رہنمائی میں کرتے ہیں [20]۔ 2016، وزارت صحت نے ثانوی اسکولوں (18 سال سے کم عمر کے بچوں) میں کیڑے مار دوا شامل کرنے کے لیے نئی ہدایات جاری کیں [52]۔
پہلا قومی نیم سالانہ MDA 2006 میں 1-12 سال کی عمر کے بچوں میں کیا گیا تھا [20] اور اس نے 6.9 ملین PSACs میں سے 82.8% اور 6.3 ملین SACs کے 31.5% کی ڈی ورمنگ کوریج کی اطلاع دی تھی [53]۔ 2014 تک (59.5% سے 73.9% کی حد)، جو کہ WHO کے تجویز کردہ بینچ مارک 75% سے مسلسل نیچے ہے حکمت عملی [56, 57]، استعمال ہونے والی دوائیوں میں اعتماد کی کمی [58]، اور منفی واقعات کا خوف [55, 56, 58, 59, 60]۔ حاملہ خواتین کے ایس ٹی ایچ کے علاج سے انکار کی ایک وجہ پیدائشی نقائص کا خوف بتایا گیا ہے۔ [61] اس کے علاوہ، MDA ادویات کی سپلائی اور لاجسٹک مسائل کی نشاندہی کی گئی ہے جو ملک بھر میں MDA کے نفاذ میں درپیش بڑی خامیوں کے طور پر پیش آئی ہیں [54]۔
2015 میں، DOH نے افتتاحی نیشنل اسکول ڈی ورمنگ ڈے (NSDD) کی میزبانی کے لیے DepEd کے ساتھ شراکت کی، جس کا مقصد تقریباً 16 ملین SACs (گریڈ 1 سے 6) کو ایک دن میں تمام پبلک ایلیمنٹری اسکولوں میں داخل کیا گیا ہے [62]۔ یہ اسکول -بنیاد پہل کے نتیجے میں کیڑے کے خاتمے کی قومی کوریج کی شرح 81% ہوئی، جو پچھلے سالوں کے مقابلے زیادہ ہے Zamboanga Peninsula, Mindanao [63] میں MDA (AEFMDA) کے بعد منفی واقعات کی رپورٹوں میں اضافہ۔ تاہم، ایک کیس کنٹرول اسٹڈی سے پتہ چلتا ہے کہ AEFMDA کیس ہونے کا تعلق کیڑے مارنے کی کوئی سابقہ تاریخ سے نہیں تھا۔
2017 میں، وزارت صحت نے ڈینگی کی ایک نئی ویکسین متعارف کروائی اور اسے تقریباً 800,000 سکول کے بچوں کو فراہم کیا۔ اس ویکسین کی دستیابی نے اہم حفاظتی خدشات کو جنم دیا ہے اور DOH پروگراموں بشمول MDA پروگرام [64, 65] میں عدم اعتماد کو بڑھا دیا ہے۔ نتیجے کے طور پر، کیڑوں کی کوریج 2017 میں PSAC اور SAC کے 81% اور 73% سے کم ہو کر 2018 میں 63% اور 52%، اور 2019 میں 60% اور 59% ہو گئی [15]۔
اس کے علاوہ، موجودہ عالمی COVID-19 (کورونا وائرس کی بیماری 2019) وبائی بیماری کی روشنی میں، وزارت صحت نے محکمانہ یادداشت نمبر 2020-0260 جاری کیا ہے یا کووڈ- کے دوران مربوط ہیلمینتھ کنٹرول پلانز اور سکسٹوسومیاسس کنٹرول اور خاتمے کے منصوبوں کے لیے عبوری رہنمائی جاری کی ہے۔ 19 وبائی مرض 》" 23 جون 2020، ایم ڈی اے کو اگلے نوٹس تک معطل کرنے کا بندوبست کرتا ہے۔اسکولوں کی بندش کی وجہ سے، کمیونٹی معمول کے مطابق 1-18 سال کی عمر کے بچوں کو کیڑے مار دوا دے رہی ہے، گھر گھر جا کر یا مقررہ جگہوں پر دوائیں تقسیم کر رہی ہے، جسمانی دوری کو برقرار رکھتے ہوئے اور COVID-19-19 کے انفیکشن سے بچاؤ اور کنٹرول کے مناسب اقدامات کو نشانہ بنا رہی ہے [66]۔تاہم، COVID-19 وبائی مرض کی وجہ سے لوگوں کی نقل و حرکت پر پابندیاں اور عوامی بے چینی علاج کی کوریج کو کم کرنے کا باعث بن سکتی ہے۔
WASH STH کنٹرول کے لیے IHCP کی طرف سے بیان کردہ کلیدی مداخلتوں میں سے ایک ہے [20, 46]۔ یہ ایک ایسا پروگرام ہے جس میں متعدد سرکاری ادارے شامل ہیں، بشمول وزارت صحت، وزارت داخلہ اور مقامی حکومت (DILG)، مقامی حکومتی یونٹس ( LGU) اور وزارت تعلیم۔ کمیونٹی کے واش پروگرام میں DILG [67] کے تعاون سے مقامی حکومتی محکموں کی سربراہی میں محفوظ پانی کی فراہمی، اور مقامی حکومتی محکموں کی مدد سے DOH کے ذریعے لاگو کی گئی صفائی کی بہتری، بیت الخلاء کی فراہمی اور ٹوائلٹ کی تعمیر کے لیے سبسڈیز
فلپائن کے شماریات اتھارٹی (PSA) 2017 کے نیشنل پاپولیشن ہیلتھ سروے کے تازہ ترین اعداد و شمار سے پتہ چلتا ہے کہ 95% فلپائنی گھرانے پانی کے بہتر ذرائع سے پینے کا پانی حاصل کرتے ہیں، جس میں سب سے بڑا تناسب (43%) بوتل کے پانی سے اور صرف 26% پائپ والے ذرائع سے حاصل ہوتا ہے[ 70] اسے حاصل کریں۔ ایک چوتھائی فلپائنی گھرانے اب بھی غیر تسلی بخش صفائی کی سہولیات استعمال کرتے ہیں [70]تقریباً 4.5% آبادی کھلے عام رفع حاجت کرتی ہے، جو کہ دیہی علاقوں میں (6%) شہری علاقوں کی نسبت دو گنا زیادہ ہے (3%) [70]۔
دیگر رپورٹس بتاتی ہیں کہ صرف صفائی کی سہولیات فراہم کرنا ان کے استعمال کی ضمانت نہیں دیتا، اور نہ ہی یہ صفائی اور حفظان صحت کے طریقوں کو بہتر بناتا ہے [32, 68, 69]۔ بیت الخلا کے بغیر گھرانوں میں، صفائی کو بہتر نہ کرنے کی اکثر وجوہات میں تکنیکی رکاوٹیں شامل ہیں (یعنی، گھر کے ارد گرد بیت الخلا یا سیپٹک ٹینک کے لیے گھر میں جگہ کی کمی، اور دیگر جغرافیائی عوامل جیسے مٹی کے حالات اور آبی گزرگاہوں کی قربت)، زمین کی ملکیت اور فنڈز کی کمی [71، 72]۔
2007 میں، فلپائن کے محکمہ صحت نے ایسٹ ایشیا سسٹین ایبل ہیلتھ ڈویلپمنٹ پروگرام [68, 73] کے ذریعے کمیونٹی کی قیادت میں کل صفائی ستھرائی (CLTS) کا طریقہ اپنایا۔ رفع حاجت، اس بات کو یقینی بنانا کہ ہر کوئی سینیٹری بیت الخلاء کا استعمال کرے، بار بار اور مناسب ہاتھ دھونے، خوراک اور پانی کی صفائی، جانوروں اور مویشیوں کے فضلے کو محفوظ طریقے سے ٹھکانے لگانے، اور صاف اور محفوظ ماحول کی تخلیق اور دیکھ بھال [68، 69]۔ پائیداری کو یقینی بنانے کے لیے CLTS اپروچ، CLTS کی سرگرمیاں ختم ہونے کے بعد بھی گاؤں کے ODF کی حیثیت کی مسلسل نگرانی کی جانی چاہیے۔ تاہم، متعدد مطالعات نے CLTS [32, 33] کے نفاذ کے بعد ODF کا درجہ حاصل کرنے والی کمیونٹیز میں STH کا زیادہ پھیلاؤ دکھایا ہے۔ صفائی کی سہولیات کے استعمال کی کمی، کھلے میں رفع حاجت کا ممکنہ دوبارہ آغاز، اور کم MDA کوریج [32]۔
اسکولوں میں لاگو کیے جانے والے واش پروگرام DOH اور DepEd کی شائع کردہ پالیسیوں کی پیروی کرتے ہیں۔ 1998 میں، محکمہ صحت نے فلپائنی ہیلتھ کوڈ اسکول ہیلتھ اینڈ ہیلتھ سروسز امپلیمنٹیشن رولز اینڈ ریگولیشنز (IRR) (PD نمبر 856) [74] جاری کیا۔ اسکول کی حفظان صحت اور تسلی بخش صفائی کے لیے قواعد و ضوابط مرتب کرتا ہے، بشمول بیت الخلاء، پانی کی فراہمی، اور ان سہولیات کی دیکھ بھال اور دیکھ بھال [74]۔ تاہم، وزارت تعلیم کے منتخب صوبوں میں پروگرام کے نفاذ کے جائزوں سے ظاہر ہوتا ہے کہ رہنما اصول یہ ہیں۔ سختی سے نافذ نہیں کیا گیا اور بجٹ کی مدد ناکافی ہے [57, 75, 76, 77]۔ اس لیے WASH پروگرام کے نفاذ کی وزارت تعلیم کی پائیداری کو یقینی بنانے کے لیے نگرانی اور تشخیص بہت ضروری ہے۔
اس کے علاوہ، طلباء کے لیے صحت کی اچھی عادات کو ادارہ جاتی بنانے کے لیے، وزارت تعلیم نے محکمانہ حکم (DO) نمبر 56، آرٹیکل 56.2009 کے عنوان سے "انفلوئنزا A (H1N1) سے بچاؤ کے لیے تمام اسکولوں میں پانی اور ہاتھ دھونے کی سہولیات کی فوری تعمیر" اور DO نمبر جاری کیا ہے۔ 65، ایس۔2009 کے عنوان سے "اسکول کے بچوں کے لیے ضروری صحت کی دیکھ بھال کا پروگرام (EHCP)" [78, 79] .جبکہ پہلا پروگرام H1N1 کے پھیلاؤ کو روکنے کے لیے بنایا گیا تھا، اس کا تعلق STH کنٹرول سے بھی ہے۔ مؤخر الذکر اسکول کے لیے موزوں طریقہ کی پیروی کرتا ہے اور تین شواہد پر مبنی اسکول کی صحت کی مداخلتوں پر توجہ مرکوز کرتا ہے: صابن سے ہاتھ دھونا، روزانہ گروپ کی سرگرمی کے طور پر فلورائیڈڈ ٹوتھ پیسٹ سے برش کرنا، اور STH کا دو سالہ MDA [78, 80]۔ 2016 میں، EHCP اب WASH In Schools (WINS) پروگرام میں ضم ہو گیا ہے۔ .اس میں پانی کی فراہمی، صفائی ستھرائی، خوراک کی دیکھ بھال اور تیاری، حفظان صحت میں بہتری (مثلاً ماہواری کی صفائی کا انتظام)، کیڑے مار دوا اور صحت کی تعلیم شامل کرنے کے لیے توسیع کی گئی ہے [79]۔
اگرچہ عام طور پر WASH کو پرائمری اسکول کے نصاب میں شامل کیا گیا ہے [79]، STH انفیکشن کو ایک بیماری اور صحت عامہ کے مسئلے کے طور پر شامل کرنے کا ابھی بھی فقدان ہے۔ صوبہ Cagayan کے منتخب سرکاری پرائمری اسکولوں میں ایک حالیہ تحقیق میں بتایا گیا ہے کہ WASH سے متعلقہ صحت کی تعلیم ہے۔ گریڈ کی سطح اور اسکول کی قسم سے قطع نظر تمام طلباء پر لاگو ہوتا ہے، اور یہ متعدد مضامین میں بھی ضم ہوتا ہے اور بڑے پیمانے پر استعمال ہوتا ہے۔آؤٹ ریچ (یعنی صحت کی تعلیم کو فروغ دینے والے مواد کو کلاس رومز، واش ایریاز اور پورے اسکول میں بصری طور پر پیش کیا جاتا ہے) [57] تاہم، اسی مطالعے نے تجویز کیا کہ اساتذہ کو STH اور کیڑے مار دوا کی تربیت دینے کی ضرورت ہے تاکہ پرجیویوں کے بارے میں ان کی سمجھ کو گہرا کیا جا سکے۔ STH کو صحت عامہ کے مسئلے کے طور پر سمجھیں، بشمول: STH کی منتقلی سے متعلق موضوعات، انفیکشن کا خطرہ، انفیکشن کا خطرہ کیڑے کے بعد کھلے میں رفع حاجت اور دوبارہ انفیکشن کے نمونوں کو اسکول کے نصاب میں متعارف کرایا گیا تھا [57]۔
دیگر مطالعات نے صحت کی تعلیم اور علاج کی قبولیت [56, 60] کے درمیان تعلق کو بھی ظاہر کیا ہے کہ صحت کی تعلیم اور فروغ (ایس ٹی ایچ کے علم کو بہتر بنانے اور علاج اور فوائد کے بارے میں MDA کی غلط فہمیوں کو درست کرنے کے لیے) MDA کے علاج میں شرکت اور قبولیت کو بڑھا سکتا ہے [56]، 60]۔
مزید برآں، حفظان صحت سے متعلق اچھے رویوں پر اثر انداز ہونے میں صحت کی تعلیم کی اہمیت کو WASH کے نفاذ کے کلیدی اجزاء میں سے ایک کے طور پر شناخت کیا گیا ہے [33, 60]۔ جیسا کہ پچھلے مطالعات سے پتہ چلتا ہے کہ کھلے میں رفع حاجت ضروری نہیں کہ بیت الخلا تک رسائی کی کمی کی وجہ سے ہو۔ کھلے میں رفع حاجت کی عادات اور صفائی کی سہولیات کے استعمال کی کمی جیسے عوامل کھلے میں رفع حاجت کے نتائج کو متاثر کر سکتے ہیں [68, 69]۔ ایک اور تحقیق میں، ناقص صفائی ستھرائی کا تعلق ویزوں میں SACs کے درمیان فعال ناخواندگی کے زیادہ خطرے سے تھا۔ لہذا، صحت کی تعلیم اور فروغ کی حکمت عملیوں کو شامل کرنا جس کا مقصد آنتوں اور حفظان صحت کی عادات کو بہتر بنانا ہے، ساتھ ہی ساتھ صحت کے ان بنیادی ڈھانچے کی قبولیت اور مناسب استعمال کو بھی شامل کرنے کی ضرورت ہے تاکہ WASH مداخلتوں کو برقرار رکھا جاسکے۔
پچھلی دو دہائیوں کے دوران جمع کیے گئے ڈیٹا سے پتہ چلتا ہے کہ فلپائن میں 12 سال سے کم عمر کے بچوں میں STH انفیکشن کا پھیلاؤ اور شدت فلپائن کی حکومت کی مختلف کوششوں کے باوجود زیادہ ہے۔ اعلی MDA کوریج کو یقینی بنانے کے لیے شناخت کی گئی ہے۔ یہ STH کنٹرول پروگرام (albendazole اور mebendazole) میں استعمال ہونے والی دو دوائیوں کی افادیت پر بھی غور کرنے کے قابل ہے، کیونکہ فلپائن میں کچھ حالیہ مطالعات میں خطرناک حد تک ہائی T. trichiura انفیکشن کی اطلاع دی گئی ہے [33، دونوں ادویات T. trichiura کے خلاف کم موثر ثابت ہوئیں، جن میں مشترکہ علاج کی شرح 30.7% اور 42.1% ہے۔البینڈازولاور mebendazole، بالترتیب، اور سپوننگ میں 49.9% اور 66.0% کمی [82]۔ یہ دیکھتے ہوئے کہ دو دوائیوں کے کم سے کم علاج کے اثرات ہیں، اس کے ان علاقوں میں اہم مضمرات ہو سکتے ہیں جہاں Trichomonas مقامی ہیں۔ کیموتھراپی انفیکشن کی سطح کو کم کرنے اور کم کرنے میں موثر تھی۔ متاثرہ افراد میں ہیلمینتھ کا بوجھ واقعات کی حد سے نیچے، لیکن افادیت ایس ٹی ایچ پرجاتیوں میں مختلف ہوتی ہے۔ قابل ذکر بات یہ ہے کہ موجودہ دوائیں دوبارہ انفیکشن کو نہیں روکتی ہیں، جو کہ علاج کے فوراً بعد ہو سکتی ہیں۔ اس لیے مستقبل میں نئی دوائیں اور دوائیوں کے امتزاج کی حکمت عملیوں کی ضرورت پڑ سکتی ہے [83] .
فی الحال، فلپائن میں بالغوں کے لیے MDA کا کوئی لازمی علاج نہیں ہے۔ IHCP صرف 1-18 سال کی عمر کے بچوں پر توجہ مرکوز کرتا ہے، اور ساتھ ہی حاملہ خواتین، نوعمر خواتین، کسانوں، خوراک کے ہینڈلرز، جیسے دیگر اعلی خطرے والے گروپوں کے کیڑے مار دوا کے انتخاب پر توجہ مرکوز کرتا ہے۔ اور مقامی آبادی [46]۔تاہم، حالیہ ریاضی کے ماڈل [84,85,86] اور منظم جائزے اور میٹا تجزیہ [87] بتاتے ہیں کہ تمام عمر کے گروپوں کا احاطہ کرنے کے لیے کیڑے مار پروگراموں کی کمیونٹی وسیع توسیع سے ایس ٹی ایچ کے پھیلاؤ کو کم کیا جا سکتا ہے۔ زیادہ خطرہ والی آبادی۔- خطرے سے دوچار اسکولی بچوں کے گروپ۔ تاہم، ایم ڈی اے کو ٹارگٹڈ ڈرگ ایڈمنسٹریشن سے لے کر کمیونٹی بھر میں بڑھانا STH کنٹرول پروگراموں کے لیے اہم معاشی مضمرات ہو سکتا ہے کیونکہ وسائل میں اضافے کی ضرورت ہے۔ بہر حال، ایک مؤثر بڑے پیمانے پر علاج فلپائن میں لیمفیٹک فائلریاسس کے لیے مہم کمیونٹی بھر میں علاج فراہم کرنے کی فزیبلٹی کو واضح کرتی ہے [52]۔
STH انفیکشنز کے دوبارہ سر اٹھانے کی توقع ہے کیونکہ فلپائن میں STH کے خلاف اسکول پر مبنی MDA مہم جاری COVID-19 وبائی بیماری کی وجہ سے بند ہو گئی ہے۔ حالیہ ریاضی کے ماڈل بتاتے ہیں کہ اعلی STH- مقامی ترتیبات میں MDA میں تاخیر STH کو ختم کرنے کے مقصد کو ظاہر کر سکتی ہے۔ 2030 تک صحت عامہ کے مسئلے (EPHP) کے طور پر (SAC [88] میں اعتدال سے لے کر زیادہ شدت والے انفیکشن کے <2% پھیلاؤ کو حاصل کرنے کے طور پر بیان کیا گیا ہے) ممکن نہیں ہو سکتا، اگرچہ MDA راؤنڈز کی کمی کو پورا کرنے کے لیے تخفیف کی حکمت عملی ( یعنی زیادہ MDA کوریج، >75%) فائدہ مند ہو گی [89]۔لہذا، MDA کو بڑھانے کے لیے زیادہ پائیدار کنٹرول کی حکمت عملیوں کی فوری ضرورت ہے تاکہ فلپائن میں STH انفیکشن کا مقابلہ کیا جا سکے۔
MDA کے علاوہ، ٹرانسمیشن میں خلل کے لیے حفظان صحت کے رویوں میں تبدیلی، محفوظ پانی تک رسائی، اور موثر WASH اور CLTS پروگراموں کے ذریعے صفائی ستھرائی کو بہتر بنانے کی ضرورت ہوتی ہے۔ تاہم، کچھ مایوس کن طور پر، کچھ کمیونٹیز میں مقامی حکومتوں کی طرف سے فراہم کی جانے والی صفائی کی سہولیات کے کم استعمال کی اطلاعات ہیں، جو اس بات کی عکاسی کرتی ہیں۔ WASH کے نفاذ میں چیلنجز STH کے بارے میں آگاہی اور حفظان صحت کے طریقوں کو بہتر بنانا کسی فرد کے انفیکشن کے خطرے کو کم کرنے کے اہم طریقے ہیں اور یہ بنیادی طور پر MDA اور WASH پروگراموں کے لیے کم لاگت کے سپلیمنٹس ہیں۔
اسکولوں میں فراہم کی جانے والی صحت کی تعلیم طلباء اور والدین میں ایس ٹی ایچ کے بارے میں عمومی معلومات اور بیداری کو مضبوط اور بہتر بنانے میں مدد کر سکتی ہے، جس میں کیڑے مار دوا کے سمجھے جانے والے فوائد بھی شامل ہیں۔ ایک مختصر کارٹون مداخلت ہے جو طلباء کو STH انفیکشن اور روک تھام کے بارے میں تعلیم دینے کے لیے ڈیزائن کیا گیا ہے، جو اس اصول کا ثبوت فراہم کرتا ہے کہ صحت کی تعلیم STH انفیکشن سے متعلق علم اور رویے کو متاثر کر سکتی ہے [90]۔ یہ طریقہ کار سب سے پہلے چینی پرائمری اسکول کے طلباء میں ہنان میں استعمال کیا گیا تھا۔ صوبہ، اور STH انفیکشن کے واقعات کو کنٹرول اسکولوں کے مقابلے میں مداخلت والے اسکولوں میں 50% تک کم کیا گیا تھا (مشکلات کا تناسب = 0.5، 95% اعتماد کا وقفہ: 0.35-0.7، P <0.0001)) 90]۔ اسے موافقت اور سختی سے جانچا گیا ہے۔ فلپائن [91] اور ویتنام میں؛اور فی الحال میکانگ کے نچلے علاقے کے لیے تیار کیا جا رہا ہے، جس میں سرطان پیدا کرنے والے Opisthorchis جگر کے فلوک انفیکشن کے لیے اس کی موافقت بھی شامل ہے۔ کئی ایشیائی ممالک، خاص طور پر جاپان، کوریا اور چین کے تائیوان صوبے کے تجربے سے یہ بات سامنے آئی ہے کہ MDA کے ذریعے، مناسب صفائی اور حفظان صحت کی تعلیم قومی کنٹرول کے منصوبوں کا حصہ، اسکول پر مبنی نقطہ نظر اور STH انفیکشن کو ختم کرنے کے لیے سہ رخی تعاون کے ذریعے اداروں، این جی اوز اور سائنسی ماہرین کے ساتھ ممکن ہے [92,93,94]۔
فلپائن میں کئی ایسے منصوبے ہیں جن میں STH کنٹرولز شامل ہیں، جیسے کہ WASH/EHCP یا WINS کو اسکولوں میں لاگو کیا جاتا ہے، اور CLTS کو کمیونٹیز میں لاگو کیا جاتا ہے۔ تاہم، زیادہ پائیداری کے مواقع کے لیے، پروگرام کو نافذ کرنے والی تنظیموں کے درمیان زیادہ ہم آہنگی کی ضرورت ہے۔ اس لیے، وکندریقرت STH کنٹرول کے لیے فلپائن جیسے منصوبے اور کثیر الجماعتی کوششیں صرف مقامی حکومت کے طویل مدتی تعاون، تعاون اور مدد سے ہی کامیاب ہو سکتی ہیں۔ ادویات کی خریداری اور تقسیم کے لیے حکومتی تعاون اور کنٹرول کے منصوبوں کے دیگر اجزاء کی ترجیحات، جیسے جیسا کہ صفائی اور صحت کی تعلیم کو بہتر بنانے کی سرگرمیاں، 2030 EPHP کے اہداف کے حصول کو تیز کرنے کی ضرورت ہے [88]۔ COVID-19 وبائی امراض کے چیلنجوں کے پیش نظر، ان سرگرمیوں کو جاری رکھنے اور جاری COVID-19 کے ساتھ مربوط ہونے کی ضرورت ہے۔ روک تھام کی کوششیں۔ بصورت دیگر، پہلے سے چیلنج شدہ ایس ٹی ایچ کنٹرول پروگرام سے سمجھوتہ کرنے سے طویل مدتی عوامی پریشانی ہو سکتی ہے۔lth کے نتائج.
تقریباً دو دہائیوں سے، فلپائن نے STH انفیکشن کو کنٹرول کرنے کے لیے بہت کوششیں کی ہیں۔ اس کے باوجود، STH کا پھیلاؤ ملک بھر میں زیادہ ہے، ممکنہ طور پر MDA کی سب سے زیادہ کوریج اور WASH اور صحت کی تعلیم کے پروگراموں کی حدود کی وجہ سے۔ قومی حکومتوں کو اب اسکول کو مضبوط بنانے پر غور کرنا چاہیے۔ -بیسڈ MDAs اور وسیع کمیونٹی MDAs؛ایم ڈی اے کے واقعات کے دوران منشیات کی تاثیر کو قریب سے مانیٹر کرنا اور نئی اینٹی ہیلمینتھک دوائیوں یا دوائیوں کے امتزاج کی نشوونما اور استعمال کی تحقیقات؛اور فلپائن میں مستقبل میں STH کنٹرول کے لیے ایک جامع حملے کے طریقے کے طور پر WASH اور صحت کی تعلیم کی پائیدار فراہمی۔
Who.Soil-borne helminth infection.https://www.who.int/news-room/fact-sheets/detail/soil-transmitted-helminth-infections.4 اپریل 2021 کو رسائی ہوئی۔
Strunz EC, Addiss DG, Stocks ME, Ogden S, Utzinger J, Freeman MC. واٹر، صفائی، حفظان صحت، اور مٹی سے پیدا ہونے والے ہیلمینتھ انفیکشن: ایک منظم جائزہ اور میٹا تجزیہ۔ PLoS Medicine.2014;11(3):e1001620 .
Hotez PJ, Fenwick A, Savioli L, Molyneux DH. نظر انداز کی جانے والی اشنکٹبندیی بیماریوں پر قابو پا کر نیچے ارب کی بچت کریں۔ Lancet.2009;373(9674):1570-5
پلان RL, Smith JL, Jasrasaria R, Brooke SJ. گلوبل انفیکشن نمبرز اور بیماری کا بوجھ مٹی سے منتقل ہونے والے ہیلمینتھ انفیکشنز، 2010. Parasite vector.2014؛ 7:37۔
Who.2016 گلوبل پریوینٹیو کیموتھراپی کے نفاذ کا خلاصہ: ایک بلین کو توڑنا۔ ہفتہ وار وبائی امراض کا ریکارڈ۔2017؛40(92):589-608۔
DALYs GBD، ساتھی H. عالمی، علاقائی، اور قومی معذوری کے مطابق زندگی کے سال (DALYs) اور 315 بیماریوں اور زخموں کے لیے صحت مند زندگی کی توقع (HALE)، 1990-2015: 2015 کے عالمی بوجھ کا ایک منظم تجزیہ .2016;388(10053):1603-58۔
بیماری GBD، چوٹ C. 204 ممالک اور خطوں میں 369 بیماریوں اور چوٹوں کا عالمی بوجھ، 1990-2019: بیماری کے 2019 کے عالمی بوجھ کا ایک منظم تجزیہ
Jourdan PM, Lamberton PHL, Fenwick A, Addiss DG.Soil-borne helminth infection.Lancet.2018;391(10117):252-65.
Gibson AK, Raverty S, Lambourn DM, Huggins J, Magargal SL, Grigg ME. Polyparasitism Toxoplasma سے متاثرہ میرین سینٹینل پرجاتیوں میں بیماری کی شدت میں اضافہ سے منسلک ہے۔ PLoS Negl Trop Dis.2011;5(5):e1142۔
پوسٹ ٹائم: مارچ 15-2022
