ការឆ្លងមេរោគ helminth ឆ្លងតាមដី (STH) គឺជាបញ្ហាសុខភាពសាធារណៈដ៏សំខាន់មួយនៅក្នុងប្រទេសហ្វីលីពីនតាំងពីយូរយារណាស់មកហើយ។ នៅក្នុងការពិនិត្យឡើងវិញនេះ យើងពិពណ៌នាអំពីស្ថានភាពបច្ចុប្បន្ននៃការឆ្លងមេរោគ STH នៅទីនោះ និងគូសបញ្ជាក់ពីវិធានការត្រួតពិនិត្យដើម្បីកាត់បន្ថយបន្ទុក STH ។

កម្មវិធីគ្រប់គ្រងគ្រឿងញៀនដ៏ធំរបស់ STH (MDA) ទូទាំងប្រទេសត្រូវបានបង្កើតឡើងក្នុងឆ្នាំ 2006 ប៉ុន្តែអត្រាប្រេវ៉ាឡង់ទាំងមូលនៃជំងឺ STH នៅក្នុងប្រទេសហ្វីលីពីននៅតែមានកម្រិតខ្ពស់ចាប់ពី 24.9% ដល់ 97.4% ការកើនឡើងជាបន្តបន្ទាប់នៃអត្រាប្រេវ៉ាឡង់អាចបណ្តាលមកពីបញ្ហាប្រឈមដែលទាក់ទងនឹងការអនុវត្ត MDA ។ រួមទាំងការខ្វះខាតការយល់ដឹងអំពីសារៈសំខាន់នៃការព្យាបាលជាប្រចាំ ការយល់ច្រលំអំពីយុទ្ធសាស្ត្រ MDA កង្វះទំនុកចិត្តលើថ្នាំដែលបានប្រើ ការភ័យខ្លាចនៃព្រឹត្តិការណ៍មិនល្អ និងការមិនទុកចិត្តជាទូទៅនៃកម្មវិធីរបស់រដ្ឋាភិបាល។ កម្មវិធីទឹក អនាម័យ និងអនាម័យ (WASH) មានស្រាប់នៅក្នុង កន្លែងនៅក្នុងសហគមន៍ [ឧទាហរណ៍ កម្មវិធីអនាម័យទូលំទូលាយដែលដឹកនាំដោយសហគមន៍ (CLTS) ដែលផ្តល់បង្គន់ និងឧបត្ថម្ភធនដល់ការសាងសង់បង្គន់] និងសាលារៀន [ឧ. ការបង្រៀន WASH នៅក្នុងសាលារៀន ការរួមបញ្ចូល STH ជាជំងឺ និងបញ្ហាសហគមន៍នៅក្នុងកម្មវិធីសិក្សាបឋមសិក្សាសាធារណៈបច្ចុប្បន្ននៅតែមិនគ្រប់គ្រាន់។ ការវាយតម្លៃកំពុងបន្តប្រធានបទនឹងត្រូវបានទាមទារសម្រាប់កម្មវិធីត្រួតពិនិត្យជំងឺគ្រុនចាញ់រួមបញ្ចូលគ្នា (IHCP) ដែលបច្ចុប្បន្នកំពុងដំណើរការនៅក្នុងប្រទេស ដែលផ្តោតលើការកែលម្អអនាម័យ និងអនាម័យ ការអប់រំសុខភាព និងការព្យាបាលដោយប្រើគីមីបង្ការ។ និរន្តរភាពនៃកម្មវិធីនៅតែជាបញ្ហាប្រឈម។
ទោះបីជាមានការខិតខំប្រឹងប្រែងយ៉ាងសំខាន់ក្នុងការគ្រប់គ្រងការឆ្លងមេរោគ STH នៅក្នុងប្រទេសហ្វីលីពីនក្នុងរយៈពេល 2 ទសវត្សរ៍កន្លងមកនេះក៏ដោយ ក៏អត្រាប្រេវ៉ាឡង់ STH ខ្ពស់ជាប់លាប់ត្រូវបានរាយការណ៍នៅទូទាំងប្រទេស ប្រហែលជាដោយសារតែការគ្របដណ្តប់ MDA ល្អបំផុត និងដែនកំណត់នៃកម្មវិធី WASH និងកម្មវិធីអប់រំសុខភាព។.ការចែកចាយប្រកបដោយនិរន្តរភាពនៃវិធីសាស្រ្តត្រួតពិនិត្យរួមបញ្ចូលគ្នានឹងបន្តដើរតួយ៉ាងសំខាន់ក្នុងការគ្រប់គ្រង និងលុបបំបាត់ជំងឺ STH នៅក្នុងប្រទេសហ្វីលីពីន។
ការឆ្លងមេរោគ helminth ដែលចម្លងតាមដី (STH) នៅតែជាបញ្ហាសុខភាពសាធារណៈដ៏ធ្ងន់ធ្ងរនៅទូទាំងពិភពលោក ដោយមានការប៉ាន់ស្មានថាមានអ្នកឆ្លងច្រើនជាង 1.5 ពាន់លាននាក់ [1]។STH ប៉ះពាល់ដល់សហគមន៍ក្រីក្រដែលត្រូវបានកំណត់ដោយការទទួលបានទឹកស្អាត អនាម័យ និងអនាម័យមិនគ្រប់គ្រាន់ [2 , ៣];និងរីករាលដាលយ៉ាងខ្លាំងនៅក្នុងប្រទេសដែលមានចំណូលទាប ដោយមានការឆ្លងភាគច្រើនកើតឡើងនៅផ្នែកខ្លះនៃអាស៊ី អាហ្វ្រិក និងអាមេរិកឡាទីន [4]។ កុមារមត្តេយ្យអាយុពី 2 ទៅ 4 ឆ្នាំ (PSAC) និងកុមារសាលាដែលមានអាយុពី 5 ទៅ 12 ឆ្នាំ (SAC) គឺ ភាពងាយរងគ្រោះបំផុត ជាមួយនឹងអត្រាប្រេវ៉ាឡង់ និងអាំងតង់ស៊ីតេខ្ពស់បំផុតនៃការឆ្លង។ ទិន្នន័យដែលមានបង្ហាញថា PSACs ច្រើនជាង 267.5 លាន និង SAC ច្រើនជាង 568.7 លានរស់នៅក្នុងតំបន់ដែលមានការឆ្លង STH ធ្ងន់ធ្ងរ និងត្រូវការការព្យាបាលដោយប្រើគីមីការពារ [5]។ បន្ទុកសកលនៃ STH ត្រូវបានប៉ាន់ប្រមាណ។ ទៅជា 19.7-3.3 លានឆ្នាំដែលកែសម្រួលពិការភាព (DALYs) [6, 7] ។
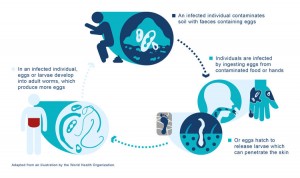
ការឆ្លងមេរោគ STH អាចនាំអោយមានកង្វះអាហារូបត្ថម្ភ និងការចុះខ្សោយនៃការអភិវឌ្ឍរាងកាយ និងការយល់ដឹង ជាពិសេសចំពោះកុមារ [8]។ ការឆ្លងមេរោគ STH អាំងតង់ស៊ីតេខ្ពស់ធ្វើឱ្យជំងឺកាន់តែធ្ងន់ធ្ងរឡើង [9,10,11]។Polyparasitism (ការឆ្លងមេរោគជាមួយប៉ារ៉ាស៊ីតច្រើន) ក៏ត្រូវបានបង្ហាញថាត្រូវបានផ្សារភ្ជាប់ផងដែរ។ ជាមួយនឹងអត្រាមរណភាពខ្ពស់ និងការកើនឡើងភាពងាយនឹងឆ្លងផ្សេងៗ [10, 11]។ ផលប៉ះពាល់អវិជ្ជមាននៃការឆ្លងមេរោគទាំងនេះអាចប៉ះពាល់ដល់សុខភាពមិនត្រឹមតែប៉ុណ្ណោះទេ ថែមទាំងផលិតភាពសេដ្ឋកិច្ចផងដែរ [8, 12]។
ហ្វីលីពីនជាប្រទេសដែលមានចំណូលទាប និងមធ្យម។ ក្នុងឆ្នាំ 2015 ប្រហែល 21.6% នៃចំនួនប្រជាជនហ្វីលីពីន 100.98 លាននាក់បានរស់នៅក្រោមខ្សែបន្ទាត់នៃភាពក្រីក្រជាតិ [13]។ វាក៏មានអត្រាប្រេវ៉ាឡង់ខ្ពស់បំផុតមួយចំនួននៃជំងឺ STH នៅអាស៊ីអាគ្នេយ៍ [14] .2019 ទិន្នន័យពី WHO Preventive Chemotherapy Database បង្ហាញថាកុមារប្រហែល 45 លាននាក់មានហានិភ័យនៃការឆ្លងមេរោគដែលទាមទារការព្យាបាលវេជ្ជសាស្រ្ត [15] ។
ទោះបីជាមានគំនិតផ្តួចផ្តើមធំៗជាច្រើនត្រូវបានផ្តួចផ្តើមឡើងដើម្បីគ្រប់គ្រង ឬរំខានការបញ្ជូនក៏ដោយ STH នៅតែរីករាលដាលយ៉ាងខ្លាំងនៅក្នុងប្រទេសហ្វីលីពីន [16]។ នៅក្នុងអត្ថបទនេះ យើងផ្តល់នូវទិដ្ឋភាពទូទៅនៃស្ថានភាពបច្ចុប្បន្ននៃការឆ្លងមេរោគ STH នៅក្នុងប្រទេសហ្វីលីពីន។គូសបញ្ជាក់ពីកិច្ចខិតខំប្រឹងប្រែងគ្រប់គ្រងដែលកំពុងបន្តពីមុន និងបច្ចុប្បន្ន ចងក្រងឯកសារបញ្ហាប្រឈម និងការលំបាកនៃការអនុវត្តកម្មវិធី វាយតម្លៃផលប៉ះពាល់របស់វាលើការកាត់បន្ថយបន្ទុក STH និងផ្តល់ទស្សនៈដែលអាចកើតមានសម្រាប់ការគ្រប់គ្រងដង្កូវពោះវៀន។ ភាពអាចរកបាននៃព័ត៌មាននេះអាចផ្តល់នូវមូលដ្ឋានសម្រាប់ការធ្វើផែនការ និងការអនុវត្ត។ កម្មវិធីគ្រប់គ្រង STH ប្រកបដោយនិរន្តរភាពក្នុងប្រទេស។
ការពិនិត្យឡើងវិញនេះផ្តោតលើប៉ារ៉ាស៊ីត STH ទូទៅបំផុតចំនួនបួន - ដង្កូវមូល, Trichuris trichiura, Necator americanus និង Ancylostoma duodenale។ ទោះបីជា Anclostoma ceylanicum កំពុងលេចចេញជាពពួកដង្កូវនាងទំពក់ដ៏មានសារៈសំខាន់នៅក្នុងតំបន់អាស៊ីអាគ្នេយ៍ក៏ដោយ ក៏ព័ត៌មានមានកំណត់នាពេលបច្ចុប្បន្ននេះមាននៅក្នុងប្រទេសហ្វីលីពីន ហើយនឹងមិនត្រូវបានពិភាក្សាឡើយ។ នៅទីនេះ
ទោះបីជានេះមិនមែនជាការពិនិត្យឡើងវិញជាប្រព័ន្ធក៏ដោយ ក៏វិធីសាស្ត្រដែលប្រើសម្រាប់ការពិនិត្យអក្សរសិល្ប៍មានដូចខាងក្រោម។ យើងបានស្វែងរកការសិក្សាដែលពាក់ព័ន្ធដែលរាយការណ៍អំពីអត្រាប្រេវ៉ាឡង់នៃជំងឺ STH នៅក្នុងប្រទេសហ្វីលីពីន ដោយប្រើមូលដ្ឋានទិន្នន័យអនឡាញរបស់ PubMed, Scopus, ProQuest និង Google Scholar។ ពាក្យខាងក្រោមគឺ ប្រើជាពាក្យគន្លឹះក្នុងការស្វែងរក៖ ("Helminthiases" ឬដង្កូវទឹកក្នុងដី" ឬ "STH" ឬ "Ascaris lumbricoides" ឬ "Trichuris trichiura" ឬ "Ancylostoma spp" ឬ "Necator americanus" ឬ "Roundworm" ឬ "Whichworm" ឬ “ដង្កូវនាងទំពក់”) និង (“រោគរាតត្បាត”) និង (“ហ្វីលីពីន”)។មិនមានការរឹតបន្តឹងលើឆ្នាំនៃការបោះពុម្ពទេ។អត្ថបទដែលកំណត់ដោយលក្ខណៈវិនិច្ឆ័យស្វែងរកត្រូវបានពិនិត្យដំបូងដោយចំណងជើង និងខ្លឹមសារអរូបី ដែលមិនត្រូវបានស៊ើបអង្កេតយ៉ាងហោចណាស់បីអត្ថបទដែលមានអត្រាប្រេវ៉ាឡង់ ឬអាំងតង់ស៊ីតេនៃមួយក្នុងចំណោម STHs ត្រូវបានដកចេញ។ការបញ្ចាំងអត្ថបទពេញលេញរួមបញ្ចូលការសិក្សាសង្កេត (ផ្នែកឆ្លងកាត់ ការគ្រប់គ្រងករណី បណ្តោយ/ក្រុម) ឬការសាកល្បងដែលបានគ្រប់គ្រងដែលរាយការណ៍អំពីប្រេវ៉ាឡង់មូលដ្ឋាន។ការទាញយកទិន្នន័យរួមមានតំបន់សិក្សា ឆ្នាំសិក្សា ឆ្នាំនៃការបោះពុម្ពផ្សាយការសិក្សា ប្រភេទសិក្សា (ផ្នែកឆ្លងកាត់ ការគ្រប់គ្រងករណី ឬបណ្តោយ/ក្រុម) ទំហំគំរូ ការសិក្សាចំនួនប្រជាជន អត្រាប្រេវ៉ាឡង់ និងអាំងតង់ស៊ីតេនៃ STH នីមួយៗ និងវិធីសាស្ត្រដែលប្រើសម្រាប់ការធ្វើរោគវិនិច្ឆ័យ។
ដោយផ្អែកលើការស្វែងរកអក្សរសិល្ប៍ កំណត់ត្រាសរុបចំនួន 1421 ត្រូវបានកំណត់អត្តសញ្ញាណដោយការស្វែងរកមូលដ្ឋានទិន្នន័យ [PubMed (n = 322);វិសាលភាព (n = 13);ProQuest (n = 151) និង Google Scholar (n = 935)] )
ចាប់តាំងពីទសវត្សរ៍ឆ្នាំ 1970 មក ការសិក្សាជាច្រើនត្រូវបានធ្វើឡើងនៅក្នុងប្រទេសហ្វីលីពីនដើម្បីកំណត់អត្រាប្រេវ៉ាឡង់ និងអាំងតង់ស៊ីតេនៃការឆ្លងមេរោគ STH ។ តារាងទី 1 បង្ហាញពីការសង្ខេបនៃការសិក្សាដែលបានកំណត់អត្តសញ្ញាណ។ ភាពខុសគ្នានៃវិធីសាស្ត្រវិនិច្ឆ័យរោគ STH ក្នុងចំណោមការសិក្សាទាំងនេះត្រូវបានបង្ហាញឱ្យឃើញតាមពេលវេលា ជាមួយនឹងសារធាតុ formalin វិធីសាស្ត្រកំហាប់អេធើរ (FEC) ត្រូវបានគេប្រើជាញឹកញាប់នៅដើមដំបូង (1970-1998)។ទោះជាយ៉ាងណាក៏ដោយ បច្ចេកទេស Kato-Katz (KK) ត្រូវបានប្រើប្រាស់កាន់តែខ្លាំងឡើងក្នុងឆ្នាំបន្តបន្ទាប់ ហើយត្រូវបានគេប្រើជាវិធីសាស្ត្រវិនិច្ឆ័យចម្បងសម្រាប់ការត្រួតពិនិត្យនីតិវិធីគ្រប់គ្រងជំងឺ STH នៅក្នុងជាតិ។ ការស្ទង់មតិ។
ការឆ្លងមេរោគ STH បានក្លាយជា និងនៅតែជាបញ្ហាសុខភាពសាធារណៈដ៏សំខាន់មួយនៅក្នុងប្រទេសហ្វីលីពីន ដូចដែលបានបង្ហាញដោយការសិក្សាដែលធ្វើឡើងពីទសវត្សរ៍ឆ្នាំ 1970 ដល់ឆ្នាំ 2018។ គំរូរាតត្បាតនៃការឆ្លងមេរោគ STH និងអត្រាប្រេវ៉ាឡង់របស់វាគឺអាចប្រៀបធៀបទៅនឹងបណ្តាប្រទេសដែលមានជំងឺឆ្លងផ្សេងទៀតនៃពិភពលោក។ អត្រាប្រេវ៉ាឡង់ខ្ពស់បំផុតនៃការឆ្លងដែលត្រូវបានកត់ត្រានៅក្នុង PSAC និង SAC [17]។ ក្រុមអាយុទាំងនេះមានហានិភ័យខ្ពស់ ដោយសារតែកុមារទាំងនេះត្រូវបានប៉ះពាល់នឹង STH ជាញឹកញាប់នៅក្នុងការកំណត់ខាងក្រៅ។
ជាប្រវត្តិសាស្ត្រ មុននឹងអនុវត្តកម្មវិធីត្រួតពិនិត្យជំងឺគ្រុនចាញ់រួមបញ្ចូលគ្នា (IHCP) នៃនាយកដ្ឋានសុខាភិបាល អត្រាប្រេវ៉ាឡង់នៃការឆ្លងមេរោគ STH និងការឆ្លងមេរោគធ្ងន់ធ្ងរចំពោះកុមារដែលមានអាយុពី 1-12 ឆ្នាំមានចាប់ពី 48.6-66.8% ដល់ 9.9-67.4% រៀងគ្នា។
ទិន្នន័យ STH ពីការស្ទង់មតិជាតិ Schistosomiasis គ្រប់វ័យចាប់ពីឆ្នាំ 2005 ដល់ឆ្នាំ 2008 បានបង្ហាញថា ការឆ្លងមេរោគ STH ត្រូវបានរីករាលដាលនៅក្នុងតំបន់ភូមិសាស្ត្រសំខាន់ៗចំនួនបីនៃប្រទេស ដោយ A. lumbricoides និង T. trichiura មានការរីករាលដាលជាពិសេសនៅក្នុង Visayas [16] ។
ក្នុងឆ្នាំ 2009 ការវាយតម្លៃបន្តនៃឆ្នាំ 2004 [20] និង 2006 SAC [21] ការស្ទង់មតិជាតិ STH ប្រេវ៉ាឡង់ត្រូវបានធ្វើឡើងដើម្បីវាយតម្លៃផលប៉ះពាល់នៃ IHCP [26]។ ប្រេវ៉ាឡង់នៃ STH ណាមួយគឺ 43.7% នៅក្នុង PSAC (66% ក្នុងឆ្នាំ 2004 ។ ការស្ទង់មតិ) និង 44.7% នៅក្នុង SAC (54% ក្នុងឆ្នាំ 2006 ការស្ទង់មតិ) [26]។ តួលេខទាំងនេះទាបជាងការរាយការណ៍នៅក្នុងការស្ទង់មតិពីរលើកមុន។ អត្រាឆ្លងមេរោគ STH អាំងតង់ស៊ីតេខ្ពស់គឺ 22.4% នៅក្នុង PSAC ក្នុងឆ្នាំ 2009 (មិនអាចប្រៀបធៀបទៅនឹង ការស្ទង់មតិឆ្នាំ 2004 ដោយសារតែអត្រាប្រេវ៉ាឡង់ទាំងមូលនៃការឆ្លងមេរោគធ្ងន់ធ្ងរមិនត្រូវបានរាយការណ៍) និង 19.7% នៅក្នុង SAC (ធៀបនឹង 23.1% ក្នុងការស្ទង់មតិឆ្នាំ 2006) ការថយចុះ 14% [26]។ ទោះបីជាមានការថយចុះជាក់ស្តែងនៅក្នុងអត្រាប្រេវ៉ាឡង់នៃការឆ្លងក៏ដោយ អត្រាប្រេវ៉ាឡង់ដែលបានប៉ាន់ប្រមាណនៃ STH នៅក្នុងប្រជាជន PSAC និង SAC មិនបានបំពេញតាមគោលដៅឆ្នាំ 2020 ដែលកំណត់ដោយ WHO នៃអត្រាប្រេវ៉ាឡង់កើនឡើងតិចជាង 20% និងអត្រាឆ្លងមេរោគ STH ធ្ងន់ធ្ងរតិចជាង 1% ដើម្បីបង្ហាញពីការគ្រប់គ្រងជំងឺ [27, 48] ។
ការសិក្សាផ្សេងទៀតដោយប្រើការស្ទង់មតិប៉ារ៉ាស៊ីតដែលធ្វើឡើងនៅចំណុចច្រើនដង (2006-2011) ដើម្បីតាមដានផលប៉ះពាល់នៃសាលា MDA នៅក្នុង SAC បានបង្ហាញពីនិន្នាការស្រដៀងគ្នា [22, 28, 29]។ លទ្ធផលនៃការស្ទង់មតិទាំងនេះបានបង្ហាញថាអត្រាប្រេវ៉ាឡង់ STH បានថយចុះបន្ទាប់ពី MDA ជាច្រើនជុំ ;ទោះយ៉ាងណាក៏ដោយ STH ណាមួយ (ជួរពី 44.3% ទៅ 47.7%) និងការឆ្លងធ្ងន់ធ្ងរ (ជួរ 14.5% ទៅ 24.6%) បានរាយការណ៍នៅក្នុងការស្ទង់មតិតាមដាន អត្រាប្រេវ៉ាឡង់ទាំងមូលនៃជំងឺនៅតែមានកម្រិតខ្ពស់ [22, 28, 29] ជាថ្មីម្តងទៀតបង្ហាញថា អត្រាប្រេវ៉ាឡង់មិនទាន់ធ្លាក់ដល់កម្រិតគោលដៅគ្រប់គ្រងឧប្បត្តិហេតុដែលកំណត់ដោយអង្គការសុខភាពពិភពលោក (តារាងទី១)។
ទិន្នន័យពីការសិក្សាផ្សេងទៀតបន្ទាប់ពីការណែនាំរបស់ IHCP នៅក្នុងប្រទេសហ្វីលីពីនក្នុងឆ្នាំ 2007-2018 បានបង្ហាញពីអត្រាប្រេវ៉ាឡង់ខ្ពស់នៃ STH នៅក្នុង PSAC និង SAC (តារាង 1) [30,31,32,33,34,35,36,37,38, 39 ].អត្រាប្រេវ៉ាឡង់នៃ STH ណាមួយដែលបានរាយការណ៍នៅក្នុងការសិក្សាទាំងនេះមានចាប់ពី 24.9% ទៅ 97.4% (ដោយ KK) ហើយអត្រាប្រេវ៉ាឡង់នៃការឆ្លងពីកម្រិតមធ្យមទៅធ្ងន់ធ្ងរមានចាប់ពី 5.9% ដល់ 82.6% A.lumbricoides និង T. trichiura នៅតែជា STHs រីករាលដាលបំផុត ដែលមានអត្រាប្រេវ៉ាឡង់ចាប់ពី 15.8-84.1% ដល់ 7.4-94.4% រៀងៗខ្លួន ខណៈដង្កូវនាងទំពក់មានអត្រាប្រេវ៉ាឡង់ទាបជាងចាប់ពី 1.2% ទៅ 25.3% [30,31, 32,333 ,34,35,36,37,38,39] (តារាងទី 1)។ទោះជាយ៉ាងណាក៏ដោយ ក្នុងឆ្នាំ 2011 ការសិក្សាមួយដោយប្រើប្រតិកម្មខ្សែសង្វាក់វត្ថុធាតុ polymerase តាមពេលវេលាជាក់ស្តែង (qPCR) នៃម៉ូលេគុលបានបង្ហាញពីប្រេវ៉ាឡង់នៃជំងឺទំពក់ (Ancylostoma spp.) នៃ 48.1 % [45].ការឆ្លងមេរោគរួមគ្នានៃបុគ្គលដែលមាន A. lumbricoides និង T. trichiura ក៏ត្រូវបានគេសង្កេតឃើញជាញឹកញាប់នៅក្នុងការសិក្សាជាច្រើន [26, 31, 33, 36, 45] ។
វិធីសាស្ត្រ KK ត្រូវបានណែនាំដោយ WHO សម្រាប់ភាពងាយស្រួលនៃការប្រើប្រាស់ក្នុងវិស័យនេះ និងតម្លៃទាប [46] ជាចម្បងសម្រាប់ការវាយតម្លៃផែនការព្យាបាលរបស់រដ្ឋាភិបាលសម្រាប់ការគ្រប់គ្រងជំងឺ STH។ ទោះជាយ៉ាងណាក៏ដោយ ភាពខុសគ្នានៃអត្រាប្រេវ៉ាឡង់នៃជំងឺ STH ត្រូវបានរាយការណ៍រវាង KK និងការធ្វើរោគវិនិច្ឆ័យផ្សេងទៀត។ ការសិក្សាឆ្នាំ 2014 នៅខេត្ត Laguna ការឆ្លងមេរោគ STH ណាមួយ (33.8% សម្រាប់ KK vs 78.3% សម្រាប់ qPCR), A. lumbricoides (20.5% KK vs 60.8% សម្រាប់ qPCR) និង T. trichiura (KK 23.6% vs 38.8% សម្រាប់ qPCR)។ មានការឆ្លងមេរោគដង្កូវនាងផងដែរ [អត្រាប្រេវ៉ាឡង់ 6.8%;រួមមាន Ancylostoma spp.(4.6%) និង N. americana (2.2%)] ត្រូវបានរកឃើញដោយប្រើ qPCR ហើយត្រូវបានវាយតម្លៃថាអវិជ្ជមានដោយ KK [36]។ អត្រាប្រេវ៉ាឡង់ពិតប្រាកដនៃការឆ្លងមេរោគដង្កូវនាងអាចត្រូវបានគេប៉ាន់ស្មានមិនដល់យ៉ាងខ្លាំង ដោយសារតែការវិភាគយ៉ាងឆាប់រហ័សនៃស៊ុតដង្កូវនាងត្រូវការការផ្លាស់ប្តូរយ៉ាងឆាប់រហ័ស។ សម្រាប់ការរៀបចំ និងការអានស្លាយ KK [36,45,47] ដែលជាដំណើរការដែលតែងតែពិបាកក្នុងការសម្រេចបាននៅក្រោមលក្ខខណ្ឌវាល។ លើសពីនេះ ស៊ុតនៃប្រភេទដង្កូវនាងទំពក់គឺមិនអាចបែងចែកតាមរូបវិទ្យា ដែលបង្កឱ្យមានបញ្ហាប្រឈមបន្ថែមទៀតសម្រាប់ការកំណត់អត្តសញ្ញាណត្រឹមត្រូវ [45] ។
យុទ្ធសាស្ត្រចម្បងសម្រាប់ការគ្រប់គ្រងជំងឺ STH ដែលតស៊ូមតិដោយ WHO ផ្តោតលើការព្យាបាលដោយប្រើគីមី prophylactic ដ៏ធំជាមួយអាល់ប៊ិនដាហ្សូលឬ mebendazole ក្នុងក្រុមដែលមានហានិភ័យខ្ពស់ ដោយមានគោលដៅព្យាបាលយ៉ាងហោចណាស់ 75% នៃ PSAC និង SAC នៅឆ្នាំ 2020 [48]។ មុនពេលការចេញផ្សាយនាពេលថ្មីៗនេះ នូវផែនទីបង្ហាញផ្លូវនៃជម្ងឺត្រូពិចដែលមិនយកចិត្តទុកដាក់ (NTDs) ដល់ឆ្នាំ 2030 WHO បានផ្តល់អនុសាសន៍ថា PSAC, SAC និង ស្ត្រីដែលមានអាយុបន្តពូជ (15-49 ឆ្នាំ រួមទាំងអ្នកក្នុងត្រីមាសទីពីរ និងទីបី) ទទួលបានការថែទាំធម្មតា [49]។ លើសពីនេះ គោលការណ៍ណែនាំនេះរួមមានកុមារតូចៗ (12-23 ខែ) និងក្មេងស្រីជំទង់ (10-19 ឆ្នាំ) [ 49] ប៉ុន្តែមិនរាប់បញ្ចូលការណែនាំពីមុនសម្រាប់ការព្យាបាលមនុស្សពេញវ័យដែលមានហានិភ័យការងារខ្ពស់ [50] ។ % ឬពាក់កណ្តាលឆ្នាំ ប្រសិនបើអត្រាប្រេវ៉ាឡង់លើសពី 50% សម្រាប់ស្ត្រីមានផ្ទៃពោះ ចន្លោះពេលនៃការព្យាបាលមិនត្រូវបានបង្កើតឡើង [49]។ បន្ថែមពីលើការព្យាបាលដោយប្រើគីមីបង្ការ WHO បានសង្កត់ធ្ងន់លើទឹក អនាម័យ និងអនាម័យ (WASH) ជាធាតុផ្សំសំខាន់នៃការគ្រប់គ្រង STH [ ៤៨, ៤៩]។
IHCP ត្រូវបានបង្កើតឡើងក្នុងឆ្នាំ 2006 ដើម្បីផ្តល់ការណែនាំអំពីគោលនយោបាយសម្រាប់ការគ្រប់គ្រងជំងឺ STH និងការឆ្លងមេរោគ helminth ផ្សេងទៀត [20, 51]។ គម្រោងនេះអនុវត្តតាមយុទ្ធសាស្ត្រគ្រប់គ្រង STH ដែលអនុម័តដោយ WHO ដោយមានអាល់ប៊ិនដាហ្សូលឬការព្យាបាលដោយប្រើគីមី mebendazole ជាយុទ្ធសាស្ត្រចម្បងសម្រាប់ការគ្រប់គ្រងជំងឺកាមរោគ ដោយផ្តោតលើកុមារអាយុពី 1-12 ឆ្នាំ និងក្រុមដែលមានហានិភ័យខ្ពស់ផ្សេងទៀតដូចជាស្ត្រីមានផ្ទៃពោះ ស្ត្រីវ័យជំទង់ កសិករ អ្នកដោះស្រាយចំណីអាហារ និងជនជាតិដើមភាគតិច។ កម្មវិធីគ្រប់គ្រងក៏ត្រូវបានបំពេញបន្ថែមដោយការដំឡើងទឹកផងដែរ។ និងគ្រឿងបរិក្ខារអនាម័យ ក៏ដូចជាវិធីសាស្រ្តលើកកម្ពស់សុខភាព និងការអប់រំ [20, 46] ។
MDA ពាក់កណ្តាលប្រចាំឆ្នាំរបស់ PSAC ត្រូវបានអនុវត្តជាចម្បងដោយអង្គភាពសុខភាពក្នុងស្រុក Barangay (ភូមិ) បុគ្គលិកសុខាភិបាល Barangay ដែលបានបណ្តុះបណ្តាល និងបុគ្គលិកថែទាំថ្ងៃនៅក្នុងសហគមន៍ដូចជា Garantisadong Pambata ឬ "Healthy Children" (គម្រោងផ្តល់កញ្ចប់) នៃសេវាសុខភាពរបស់ PSAC) ខណៈពេលដែល MDA របស់ SAC ត្រូវបានត្រួតពិនិត្យ និងអនុវត្តដោយនាយកដ្ឋានអប់រំ (DepEd) [20]។MDA នៅក្នុងសាលាបឋមសិក្សាសាធារណៈត្រូវបានគ្រប់គ្រងដោយគ្រូក្រោមការណែនាំរបស់បុគ្គលិកសុខាភិបាលក្នុងកំឡុងត្រីមាសទី 1 និងទី 3 នៃឆ្នាំសិក្សានីមួយៗ [20]។ 2016 ក្រសួងសុខាភិបាលបានចេញសេចក្តីណែនាំថ្មីដើម្បីរួមបញ្ចូលការបន្ទោរបង់នៅអនុវិទ្យាល័យ (កុមារអាយុក្រោម 18 ឆ្នាំ) [52] ។
MDA ថ្នាក់ជាតិលើកទីមួយត្រូវបានធ្វើឡើងចំពោះកុមារដែលមានអាយុពី 1-12 ឆ្នាំក្នុងឆ្នាំ 2006 [20] ហើយបានរាយការណ៍ពីការគ្របដណ្តប់លើដង្កូវនាងចំនួន 82.8% នៃ 6.9 លាន PSACs និង 31.5% នៃ 6.3 លាន SACs [53]។ ទោះជាយ៉ាងណាក៏ដោយ ការគ្របដណ្តប់លើដង្កូវស៊ី MDA បានធ្លាក់ចុះយ៉ាងខ្លាំងពី 2009 ដល់ឆ្នាំ 2014 (ចន្លោះពី 59.5% ទៅ 73.9%) ដែលជាតួលេខជាប់លាប់នៅខាងក្រោម WHO-recommended benchmark of 75% [54]។ការគ្របដណ្តប់លើការបន្ទោរបង់ទាបអាចបណ្តាលមកពីការខ្វះការយល់ដឹងអំពីសារៈសំខាន់នៃការព្យាបាលតាមទម្លាប់ [55] ការយល់ច្រឡំនៃ MDA យុទ្ធសាស្ត្រ [56, 57] ការខ្វះទំនុកចិត្តលើថ្នាំដែលបានប្រើ [58] និងការភ័យខ្លាចនៃព្រឹត្តិការណ៍មិនល្អ [55, 56, 58, 59, 60]។ ការភ័យខ្លាចនៃពិការភាពពីកំណើតត្រូវបានរាយការណ៍ថាជាហេតុផលមួយដែលស្ត្រីមានផ្ទៃពោះបដិសេធការព្យាបាល STH [61].លើសពីនេះទៀត បញ្ហាផ្គត់ផ្គង់ និងភស្តុភារនៃឱសថ MDA ត្រូវបានគេកំណត់ថាជាកង្វះខាតធំៗដែលបានជួបប្រទះក្នុងការអនុវត្ត MDA ទូទាំងប្រទេស [54]។
ក្នុងឆ្នាំ 2015 DOH បានសហការជាមួយ DepEd រៀបចំពិធីសម្ពោធសាលាជាតិ Deworming Day (NSDD) ដែលមានបំណងបណ្តេញ SACs ប្រមាណ 16 លាន (ថ្នាក់ទី 1 ដល់ 6) ដែលបានចុះឈ្មោះចូលរៀននៅសាលាបឋមសិក្សារដ្ឋទាំងអស់ក្នុងរយៈពេលមួយថ្ងៃ [62]។ គំនិតផ្តួចផ្តើមផ្អែកលើលទ្ធផលបានបណ្តាលឱ្យមានអត្រាគ្របដណ្តប់លើការកម្ចាត់ដង្កូវជាតិ 81% ខ្ពស់ជាងឆ្នាំមុន [54]។ ទោះជាយ៉ាងណាក៏ដោយ ព័ត៌មានមិនពិតដែលផ្សព្វផ្សាយនៅក្នុងសហគមន៍អំពីការស្លាប់ដោយសារដង្កូវនាង និងការប្រើប្រាស់ថ្នាំដែលផុតកំណត់បានបង្កឱ្យមានការភ័យស្លន់ស្លោ និងភ័យស្លន់ស្លោយ៉ាងខ្លាំង ដែលនាំឱ្យ ការកើនឡើងនៃរបាយការណ៍នៃព្រឹត្តិការណ៍មិនល្អបន្ទាប់ពី MDA (AEFMDA) នៅឧបទ្វីប Zamboanga កោះមីនដាណាវ [63]។ ទោះជាយ៉ាងណាក៏ដោយ ការសិក្សាត្រួតពិនិត្យករណីបានបង្ហាញថាការក្លាយជាករណី AEFMDA ត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងមិនមានប្រវត្តិពីមុននៃការ deworming [63] ។
ក្នុងឆ្នាំ 2017 ក្រសួងសុខាភិបាលបានដាក់ចេញនូវវ៉ាក់សាំងការពារជំងឺគ្រុនឈាមថ្មី និងផ្តល់វាដល់សិស្សសាលាប្រហែល 800,000។ ភាពអាចរកបាននៃវ៉ាក់សាំងនេះបានបង្កើនការព្រួយបារម្ភអំពីសុវត្ថិភាពយ៉ាងខ្លាំង និងបាននាំឱ្យមានការមិនទុកចិត្តលើកម្មវិធី DOH រួមទាំងកម្មវិធី MDA [64, 65] ។ ជាលទ្ធផល ការគ្របដណ្តប់សត្វល្អិតបានថយចុះពី 81% និង 73% នៃ PSAC និង SAC ក្នុងឆ្នាំ 2017 មកត្រឹម 63% និង 52% ក្នុងឆ្នាំ 2018 ហើយមកនៅត្រឹម 60% និង 59% ក្នុងឆ្នាំ 2019 [15]។
បន្ថែមពីលើនេះ ដោយសារការរាតត្បាតជាសកលនៃជំងឺកូវីដ១៩ (ជំងឺកូវីដ១៩ ២០១៩) នាពេលបច្ចុប្បន្ន ក្រសួងសុខាភិបាលបានចេញអនុស្សារណៈលេខ ២០២០-០២៦០ ឬ សេចក្តីណែនាំបណ្តោះអាសន្នសម្រាប់ផែនការគ្រប់គ្រង និងកំចាត់មេរោគ Schistosomiasis រួមបញ្ចូលគ្នាក្នុងអំឡុងពេលកូវីដ-១៩។ 19 ជំងឺរាតត្បាត 》” ថ្ងៃទី 23 ខែមិថុនា ឆ្នាំ 2020 ផ្តល់អោយ MDA ត្រូវបានផ្អាករហូតដល់មានការជូនដំណឹងបន្ថែម។ដោយសារការបិទសាលារៀន សហគមន៍កំពុងធ្វើការបន្ទោរបង់ជាប្រចាំដល់កុមារដែលមានអាយុពី 1-18 ឆ្នាំ ចែកចាយថ្នាំតាមរយៈការទៅសួរសុខទុក្ខពីផ្ទះមួយទៅផ្ទះមួយ ឬទីតាំងថេរ ខណៈពេលដែលរក្សាគម្លាតរាងកាយ និងកំណត់គោលដៅវិធានការការពារ និងគ្រប់គ្រងការឆ្លងមេរោគសមស្រប [66] ។ទោះជាយ៉ាងណាក៏ដោយ ការរឹតបន្តឹងលើចលនារបស់មនុស្ស និងការថប់បារម្ភជាសាធារណៈដោយសារជំងឺរាតត្បាត COVID-19 អាចនាំឱ្យការគ្របដណ្តប់លើការព្យាបាលទាបជាង។
WASH គឺជាអន្តរាគមន៍ដ៏សំខាន់មួយសម្រាប់ការគ្រប់គ្រងជំងឺ STH ដែលគូសបញ្ជាក់ដោយ IHCP [20, 46]។ នេះគឺជាកម្មវិធីដែលពាក់ព័ន្ធនឹងភ្នាក់ងាររដ្ឋាភិបាលមួយចំនួន រួមទាំងក្រសួងសុខាភិបាល ក្រសួងកិច្ចការផ្ទៃក្នុង និងរដ្ឋាភិបាលមូលដ្ឋាន (DILG) អង្គភាពរដ្ឋាភិបាលក្នុងតំបន់ ( LGU) និងក្រសួងអប់រំ។ កម្មវិធី WASH របស់សហគមន៍រួមមានការផ្តល់ទឹកស្អាត ដែលដឹកនាំដោយនាយកដ្ឋានរដ្ឋាភិបាលក្នុងតំបន់ ដោយមានការគាំទ្រពី DILG [67] និងការកែលម្អអនាម័យដែលអនុវត្តដោយ DOH ដោយមានជំនួយពីនាយកដ្ឋានរដ្ឋាភិបាលក្នុងតំបន់ ការផ្តល់បង្គន់អនាម័យ និង ការឧបត្ថម្ភធនសម្រាប់ការសាងសង់បង្គន់ [68, 69] ]។ទន្ទឹមនឹងនោះ កម្មវិធី WASH នៅក្នុងសាលាបឋមសិក្សាសាធារណៈត្រូវបានត្រួតពិនិត្យដោយក្រសួងអប់រំ សហការជាមួយក្រសួងសុខាភិបាល។
ទិន្នន័យចុងក្រោយបំផុតពីអាជ្ញាធរស្ថិតិហ្វីលីពីន (PSA) 2017 ការស្ទង់មតិសុខភាពប្រជាជនជាតិបង្ហាញថា 95% នៃគ្រួសារហ្វីលីពីនទទួលបានទឹកផឹកពីប្រភពទឹកដែលប្រសើរឡើង ជាមួយនឹងសមាមាត្រធំបំផុត (43%) ពីទឹកដប ហើយមានតែ 26% ប៉ុណ្ណោះពីប្រភពបំពង់[ 70] ទទួលបានវា។ មួយភាគបួននៃគ្រួសារហ្វីលីពីននៅតែប្រើប្រាស់គ្រឿងបរិក្ខារអនាម័យដែលមិនពេញចិត្ត [70];ប្រមាណជា 4.5% នៃចំនួនប្រជាជនបានបន្ទោរបង់ដោយបើកចំហ ដែលជាការអនុវត្តខ្ពស់ជាងពីរដងនៅតំបន់ជនបទ (6%) ដូចជានៅតំបន់ទីក្រុង (3%) [70] ។
របាយការណ៍ផ្សេងទៀតណែនាំថា ការផ្តល់គ្រឿងបរិក្ខារអនាម័យតែម្នាក់ឯងមិនធានាដល់ការប្រើប្រាស់របស់ពួកគេទេ ហើយក៏មិនធ្វើអោយប្រសើរឡើងនូវការអនុវត្តអនាម័យ និងអនាម័យដែរ [32, 68, 69]។ ក្នុងចំណោមគ្រួសារដែលគ្មានបង្គន់ មូលហេតុដែលលើកឡើងញឹកញាប់បំផុតសម្រាប់ការមិនកែលម្អអនាម័យរួមមាន ឧបសគ្គបច្ចេកទេស (ឧ. កង្វះកន្លែងនៅក្នុងផ្ទះសម្រាប់បង្គន់ ឬអាងទឹកស្អុយជុំវិញផ្ទះ និងកត្តាភូមិសាស្ត្រផ្សេងទៀតដូចជាលក្ខខណ្ឌដី និងផ្លូវទឹកជិត) កម្មសិទ្ធិដីធ្លី និងកង្វះមូលនិធិ [71, 72] ។
ក្នុងឆ្នាំ 2007 នាយកដ្ឋានសុខភាពហ្វីលីពីនបានអនុម័តវិធីសាស្រ្តអនាម័យសរុប (CLTS) ដែលដឹកនាំដោយសហគមន៍តាមរយៈកម្មវិធីអភិវឌ្ឍន៍សុខភាពប្រកបដោយនិរន្តរភាពអាស៊ីបូព៌ា [68, 73]។ CLTS គឺជាគំនិតនៃអនាម័យសរុបដែលរួមបញ្ចូលនូវអាកប្បកិរិយាជាច្រើនដូចជាការបញ្ឈប់ការបើកចំហរ។ ការបន្ទោរបង់ ធានាថាគ្រប់គ្នាប្រើប្រាស់បង្គន់អនាម័យ ការលាងដៃញឹកញាប់ និងត្រឹមត្រូវ អនាម័យចំណីអាហារ និងទឹក ការចោលកាកសំណល់សត្វ និងសត្វពាហនៈប្រកបដោយសុវត្ថិភាព និងការបង្កើត និងថែទាំបរិស្ថានស្អាត និងសុវត្ថិភាព [68, 69]។ ដើម្បីធានាបាននូវនិរន្តរភាពនៃ វិធីសាស្រ្ត CLTS ស្ថានភាព ODF ភូមិគួរតែត្រូវបានត្រួតពិនិត្យជាបន្តបន្ទាប់ ទោះបីជាសកម្មភាព CLTS ត្រូវបានបញ្ចប់ក៏ដោយ។ ទោះបីជាយ៉ាងណាក៏ដោយ ការសិក្សាជាច្រើនបានបង្ហាញពីអត្រាប្រេវ៉ាឡង់ខ្ពស់នៃ STH នៅក្នុងសហគមន៍ដែលសម្រេចបាននូវស្ថានភាព ODF បន្ទាប់ពីការអនុវត្ត CLTS [32, 33]។ នេះអាចបណ្តាលមកពី កង្វះការប្រើប្រាស់គ្រឿងបរិក្ខារអនាម័យ ការបន្តការបន្ទោរបង់ដោយបើកចំហ និងការគ្របដណ្តប់ MDA ទាប [32] ។
កម្មវិធី WASH ដែលត្រូវបានអនុវត្តនៅក្នុងសាលារៀនអនុវត្តតាមគោលការណ៍ដែលចេញផ្សាយដោយ DOH និង DepEd។ នៅក្នុងឆ្នាំ 1998 នាយកដ្ឋានសុខាភិបាលបានចេញច្បាប់ និងបទប្បញ្ញត្តិនៃការអនុវត្តសេវាសុខភាព និងសេវាសុខភាពរបស់សាលាហ្វីលីពីន (IRR) (PD No. 856) [74]។ IRR កំណត់នូវច្បាប់ និងបទប្បញ្ញត្តិសម្រាប់អនាម័យសាលារៀន និងអនាម័យដែលពេញចិត្ត រួមទាំងបង្គន់អនាម័យ ការផ្គត់ផ្គង់ទឹក និងការថែទាំ និងថែទាំសម្ភារៈបរិក្ខារទាំងនេះ [74]។ ទោះជាយ៉ាងណាក៏ដោយ ការវាយតម្លៃនៃការអនុវត្តកម្មវិធីរបស់ក្រសួងអប់រំនៅតាមខេត្តដែលបានជ្រើសរើសបង្ហាញថា ការណែនាំគឺ មិនត្រូវបានអនុវត្តយ៉ាងតឹងរ៉ឹង ហើយការគាំទ្រផ្នែកថវិកាមិនគ្រប់គ្រាន់ [57, 75, 76, 77]។ ដូច្នេះហើយ ការត្រួតពិនិត្យ និងការវាយតម្លៃនៅតែមានសារៈសំខាន់ក្នុងការធានានិរន្តរភាពនៃការអនុវត្តកម្មវិធី WASH របស់ក្រសួងអប់រំ។
លើសពីនេះ ដើម្បីរៀបចំឱ្យមានទម្លាប់ល្អសម្រាប់សិស្សានុសិស្ស ក្រសួងអប់រំបានចេញបទបញ្ជារបស់នាយកដ្ឋាន (DO) លេខ 56 មាត្រា 56.2009 ស្តីពី "ការសាងសង់ជាបន្ទាន់នូវទឹកស្អាត និងកន្លែងលាងដៃនៅគ្រប់សាលារៀនទាំងអស់ ដើម្បីការពារជំងឺគ្រុនផ្តាសាយ A (H1N1)" និងហាមដាច់ខាត។ ៦៥, ស.ឆ្នាំ 2009 មានចំណងជើងថា "កម្មវិធីថែទាំសុខភាពសំខាន់ៗ (EHCP) សម្រាប់កុមារសាលារៀន" [78, 79] ។ខណៈពេលដែលកម្មវិធីដំបូងត្រូវបានបង្កើតឡើងដើម្បីទប់ស្កាត់ការរីករាលដាលនៃមេរោគ H1N1 នេះក៏ទាក់ទងនឹងការគ្រប់គ្រងជំងឺ STH ផងដែរ។កម្មវិធីចុងក្រោយនេះអនុវត្តតាមវិធីសាស្រ្តសមស្របតាមសាលារៀន និង ផ្តោតលើអន្តរាគមន៍សុខភាពសាលាចំនួនបីដែលផ្អែកលើភស្តុតាង៖ ការលាងដៃជាមួយសាប៊ូ ការដុសធ្មេញជាមួយនឹងហ្វ្លុយអូរីត ជាសកម្មភាពក្រុមប្រចាំថ្ងៃ និង MDA ប្រចាំឆ្នាំរបស់ STH [78, 80]។ នៅឆ្នាំ 2016 EHCP ឥឡូវនេះត្រូវបានដាក់បញ្ចូលទៅក្នុងកម្មវិធី WASH In Schools (WINS) វាបានពង្រីកដើម្បីរួមបញ្ចូលការផ្តល់ទឹក អនាម័យ ការគ្រប់គ្រង និងរៀបចំអាហារ ការកែលម្អអនាម័យ (ឧទាហរណ៍ ការគ្រប់គ្រងអនាម័យពេលមករដូវ) ការបន្ទោរបង់ និងការអប់រំសុខភាព [79] ។
ទោះបីជាជាទូទៅ WASH ត្រូវបានបញ្ចូលក្នុងកម្មវិធីសិក្សាបឋមសិក្សា [79] ក៏ដោយ ការដាក់បញ្ចូលការឆ្លងមេរោគ STH ជាជំងឺ និងបញ្ហាសុខភាពសាធារណៈនៅតែខ្វះខាត។ ការសិក្សាថ្មីៗនេះនៅក្នុងសាលាបឋមសិក្សាសាធារណៈដែលបានជ្រើសរើសនៅក្នុងខេត្ត Cagayan បានរាយការណ៍ថា ការអប់រំសុខភាពទាក់ទងនឹង WASH គឺ អាចអនុវត្តបានចំពោះសិស្សទាំងអស់ដោយមិនគិតពីកម្រិតថ្នាក់ និងប្រភេទសាលា ហើយវាក៏ត្រូវបានដាក់បញ្ចូលទៅក្នុងមុខវិជ្ជាជាច្រើន និងត្រូវបានប្រើប្រាស់យ៉ាងទូលំទូលាយផងដែរ។ការផ្សព្វផ្សាយ (ឧ. សម្ភារៈដែលលើកកម្ពស់ការអប់រំសុខភាពត្រូវបានបង្ហាញក្នុងថ្នាក់រៀន កន្លែងលាងចាន និងទូទាំងសាលា) [57]។ ទោះបីជាយ៉ាងណាក៏ដោយ ការសិក្សាដដែលបានណែនាំថា គ្រូបង្រៀនចាំបាច់ត្រូវទទួលការបណ្តុះបណ្តាលផ្នែក STH និងការបន្ទោរបង់ ដើម្បីបង្កើនការយល់ដឹងរបស់ពួកគេអំពីប៉ារ៉ាស៊ីត និងកាន់តែប្រសើរ។ ស្វែងយល់អំពីជំងឺ STH ជាបញ្ហាសុខភាពសាធារណៈ រួមមានៈ ប្រធានបទទាក់ទងនឹងការឆ្លងជំងឺ STH ហានិភ័យនៃការឆ្លងមេរោគ ហានិភ័យនៃការឆ្លងមេរោគនឹងជំរុញឱ្យមានការបន្ទោរបង់ដោយបើកចំហរក្រោយដង្កូវ និងគំរូនៃការឆ្លងឡើងវិញត្រូវបានណែនាំទៅក្នុងកម្មវិធីសិក្សារបស់សាលា [57] ។
ការសិក្សាផ្សេងទៀតក៏បានបង្ហាញពីទំនាក់ទំនងរវាងការអប់រំសុខភាព និងការទទួលយកការព្យាបាល [56, 60] ដែលបង្ហាញថាការលើកកម្ពស់ការអប់រំសុខភាព និងការលើកកម្ពស់ (ដើម្បីបង្កើនចំណេះដឹងអំពីជំងឺ STH និងកែតម្រូវការយល់ខុសរបស់ MDA អំពីការព្យាបាល និងអត្ថប្រយោជន៍) អាចបង្កើនការចូលរួម និងការទទួលយកការព្យាបាល MDA [56], ៦០]។
លើសពីនេះ សារៈសំខាន់នៃការអប់រំសុខភាពក្នុងការជះឥទ្ធិពលលើអាកប្បកិរិយាដែលទាក់ទងនឹងអនាម័យល្អ ត្រូវបានគេកំណត់ថាជាធាតុផ្សំសំខាន់មួយនៃការអនុវត្ត WASH [33, 60]។ ដូចដែលការសិក្សាពីមុនបានបង្ហាញ ការបន្ទោរបង់ដោយចំហគឺមិនចាំបាច់ដោយសារតែការខ្វះបង្គន់ប្រើប្រាស់ [ 32, 33].កត្តាដូចជាទម្លាប់នៃការបន្ទោរបង់ដោយចំហ និងកង្វះការប្រើប្រាស់គ្រឿងបរិក្ខារអនាម័យអាចជះឥទ្ធិពលដល់លទ្ធផលនៃការបន្ទោរបង់ដោយចំហ [68, 69]។ នៅក្នុងការសិក្សាមួយផ្សេងទៀត អនាម័យមិនល្អត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងហានិភ័យខ្ពស់នៃអក្ខរកម្មមុខងារក្នុងចំណោម SACs នៅក្នុង Visayas [ 81]។ ដូច្នេះហើយ ការដាក់បញ្ចូលនូវយុទ្ធសាស្ត្រអប់រំ និងលើកកម្ពស់សុខភាព ដែលមានបំណងកែលម្អទម្លាប់ពោះវៀន និងអនាម័យ ក៏ដូចជាការទទួលយក និងការប្រើប្រាស់សមស្របនៃហេដ្ឋារចនាសម្ព័ន្ធសុខភាពទាំងនេះ ចាំបាច់ត្រូវបញ្ចូល ដើម្បីរក្សាបាននូវអន្តរាគមន៍ WASH ។
ទិន្នន័យដែលប្រមូលបានក្នុងរយៈពេលពីរទស្សវត្សកន្លងមកនេះ បង្ហាញថា អត្រាប្រេវ៉ាឡង់ និងអាំងតង់ស៊ីតេនៃការឆ្លងមេរោគ STH ក្នុងចំណោមកុមារអាយុក្រោម 12 ឆ្នាំនៅក្នុងប្រទេសហ្វីលីពីននៅតែមានកម្រិតខ្ពស់ ទោះបីជាមានការខិតខំប្រឹងប្រែងផ្សេងៗពីរដ្ឋាភិបាលហ្វីលីពីនក៏ដោយ។ ឧបសគ្គ និងបញ្ហាប្រឈមចំពោះការចូលរួម និងការព្យាបាលរបស់ MDA ចាំបាច់ត្រូវមាន។ ត្រូវបានកំណត់អត្តសញ្ញាណដើម្បីធានាបាននូវការរ៉ាប់រង MDA ខ្ពស់។ វាក៏មានតម្លៃផងដែរក្នុងការពិចារណាពីប្រសិទ្ធភាពនៃឱសថពីរដែលបច្ចុប្បន្នត្រូវបានប្រើប្រាស់ក្នុងកម្មវិធីគ្រប់គ្រងជំងឺ STH (albendazole និង mebendazole) ដោយសារការឆ្លងមេរោគ T. trichiura កម្រិតខ្ពស់ត្រូវបានរាយការណ៍នៅក្នុងការសិក្សាថ្មីៗមួយចំនួននៅក្នុងប្រទេសហ្វីលីពីន [33, 34, 42].ថ្នាំទាំងពីរនេះត្រូវបានគេរាយការណ៍ថាមិនសូវមានប្រសិទ្ធភាពប្រឆាំងនឹង T. trichiura ជាមួយនឹងអត្រាព្យាបាលរួមគ្នា 30.7% និង 42.1% សម្រាប់អាល់ប៊ិនដាហ្សូលនិង mebendazole រៀងគ្នា និង 49.9% និង 66.0% កាត់បន្ថយការពងកូន [82]។ ដោយសារថ្នាំទាំងពីរនេះមានឥទ្ធិពលព្យាបាលតិចតួច វាអាចមានផលប៉ះពាល់យ៉ាងសំខាន់នៅក្នុងតំបន់ដែល Trichomonas មានលក្ខណៈឆ្លង។ ការព្យាបាលដោយប្រើគីមីមានប្រសិទ្ធភាពក្នុងការកាត់បន្ថយកម្រិតនៃការឆ្លង និងកាត់បន្ថយ បន្ទុក helminth នៅក្នុងបុគ្គលដែលមានមេរោគទាបជាងកម្រិតឧប្បត្តិហេតុ ប៉ុន្តែប្រសិទ្ធភាពខុសគ្នាក្នុងចំណោមប្រភេទ STH ។ គួរកត់សម្គាល់ថាថ្នាំដែលមានស្រាប់មិនការពារការឆ្លងឡើងវិញទេ ដែលអាចកើតឡើងភ្លាមៗបន្ទាប់ពីការព្យាបាល។ ដូច្នេះថ្នាំថ្មី និងយុទ្ធសាស្ត្រផ្សំថ្នាំអាចនឹងត្រូវបានទាមទារនាពេលអនាគត [83] .
បច្ចុប្បន្ននេះមិនមានការព្យាបាល MDA ចាំបាច់សម្រាប់មនុស្សពេញវ័យនៅក្នុងប្រទេសហ្វីលីពីននោះទេ។IHCP ផ្តោតតែលើកុមារដែលមានអាយុពី 1-18 ឆ្នាំប៉ុណ្ណោះ ក៏ដូចជាការជ្រើសរើសពពួកដង្កូវក្នុងក្រុមដែលមានហានិភ័យខ្ពស់ផ្សេងទៀតដូចជា ស្ត្រីមានផ្ទៃពោះ ស្ត្រីវ័យជំទង់ កសិករ អ្នកដោះស្រាយចំណីអាហារ។ និងប្រជាជនជនជាតិដើមភាគតិច [46]។ ទោះជាយ៉ាងណាក៏ដោយ គំរូគណិតវិទ្យាថ្មីៗ [84,85,86] និងការពិនិត្យឡើងវិញជាប្រព័ន្ធ និងការវិភាគមេតា [87] ណែនាំថាការពង្រីកសហគមន៍នៃកម្មវិធីកម្ចាត់ដង្កូវនាងដើម្បីគ្របដណ្តប់គ្រប់ក្រុមអាយុអាចកាត់បន្ថយអត្រាប្រេវ៉ាឡង់នៃជំងឺ STH នៅក្នុង ប្រជាជនដែលមានហានិភ័យខ្ពស់។- ក្រុមនៃកុមារសាលារៀនដែលមានហានិភ័យ។ ទោះជាយ៉ាងណាក៏ដោយ ការធ្វើមាត្រដ្ឋាន MDA ពីការគ្រប់គ្រងថ្នាំតាមគោលដៅទៅសហគមន៍ទាំងមូល អាចមានផលប៉ះពាល់សេដ្ឋកិច្ចយ៉ាងសំខាន់សម្រាប់កម្មវិធីគ្រប់គ្រងជំងឺកាមរោគ ដោយសារតម្រូវការនៃធនធានកើនឡើង។ ទោះជាយ៉ាងណាក៏ដោយ ការព្យាបាលដ៏ធំប្រកបដោយប្រសិទ្ធភាព។ យុទ្ធនាការសម្រាប់ជំងឺ lymphatic filariasis នៅក្នុងប្រទេសហ្វីលីពីន គូសបញ្ជាក់អំពីលទ្ធភាពនៃការផ្តល់ការព្យាបាលទូទាំងសហគមន៍ [52] ។
ការកើតឡើងវិញនៃការឆ្លងមេរោគ STH ត្រូវបានគេរំពឹងថានឹងធ្វើឡើងនៅពេលដែលយុទ្ធនាការ MDA ដែលមានមូលដ្ឋាននៅសាលារៀនប្រឆាំងនឹងជំងឺ STH នៅទូទាំងប្រទេសហ្វីលីពីនបានបញ្ឈប់ដោយសារតែការរីករាលដាលនៃជំងឺរាតត្បាត COVID-19 ។ គំរូគណិតវិទ្យាថ្មីៗបានបង្ហាញថាការពន្យារពេលក្នុង MDA នៅក្នុងការកំណត់កម្រិតខ្ពស់នៃជំងឺ STH អាចបង្ហាញពីគោលដៅនៃការលុបបំបាត់ជំងឺ STH ។ ជាបញ្ហាសុខភាពសាធារណៈ (EPHP) នៅឆ្នាំ 2030 (បានកំណត់ថាជាការសម្រេចបាន < 2% ប្រេវ៉ាឡង់នៃការឆ្លងមេរោគកម្រិតមធ្យមទៅកម្រិតខ្ពស់នៅក្នុង SAC [88]]) ប្រហែលជាមិនអាចសម្រេចបានទេ ទោះបីជាយុទ្ធសាស្រ្តកាត់បន្ថយដើម្បីបង្កើតសម្រាប់ការខកខាន MDA ជុំ ( ពោលគឺការគ្របដណ្តប់ MDA ខ្ពស់ជាង > 75%) នឹងមានប្រយោជន៍ [89]។ ដូច្នេះហើយ យុទ្ធសាស្ត្រគ្រប់គ្រងប្រកបដោយនិរន្តរភាពបន្ថែមទៀតដើម្បីបង្កើន MDA គឺត្រូវការជាបន្ទាន់ដើម្បីប្រយុទ្ធប្រឆាំងនឹងការឆ្លងមេរោគ STH នៅក្នុងប្រទេសហ្វីលីពីន។
បន្ថែមពីលើ MDA ការរំខាននៃការបញ្ជូនតម្រូវឱ្យមានការផ្លាស់ប្តូរឥរិយាបថអនាម័យ លទ្ធភាពទទួលបានទឹកសុវត្ថិភាព និងអនាម័យប្រសើរឡើងតាមរយៈកម្មវិធី WASH និង CLTS ដែលមានប្រសិទ្ធភាព។ ទោះបីជាយ៉ាងណាក៏ដោយ មានការខកចិត្តបន្តិច មានរបាយការណ៍អំពីគ្រឿងបរិក្ខារអនាម័យដែលមិនបានប្រើប្រាស់ដែលផ្តល់ដោយរដ្ឋាភិបាលមូលដ្ឋាននៅក្នុងសហគមន៍មួយចំនួន ដែលឆ្លុះបញ្ចាំងពី បញ្ហាប្រឈមក្នុងការអនុវត្ត WASH [68, 69, 71, 72]។ លើសពីនេះ អត្រាប្រេវ៉ាឡង់ STH ខ្ពស់ត្រូវបានរាយការណ៍នៅក្នុងសហគមន៍ដែលសម្រេចបាននូវស្ថានភាព ODF បន្ទាប់ពីការអនុវត្ត CLTS ដោយសារការបន្តឥរិយាបថនៃការបន្ទោរបង់ដោយបើកចំហ និងការគ្របដណ្តប់ MDA ទាប [32]។ ការកសាងចំណេះដឹង និង ការយល់ដឹងអំពីជំងឺ STH និងការកែលម្អការអនុវត្តអនាម័យគឺជាមធ្យោបាយសំខាន់ដើម្បីកាត់បន្ថយហានិភ័យនៃការឆ្លងមេរោគរបស់បុគ្គលម្នាក់ៗ ហើយជាអាហារបំប៉នដែលមានតម្លៃទាបចំពោះកម្មវិធី MDA និង WASH ។
ការអប់រំសុខភាពដែលផ្តល់ជូននៅក្នុងសាលារៀនអាចជួយពង្រឹង និងកែលម្អចំណេះដឹងទូទៅ និងការយល់ដឹងអំពីជំងឺ STH ក្នុងចំណោមសិស្សានុសិស្ស និងមាតាបិតា រួមទាំងអត្ថប្រយោជន៍ដែលទទួលបានពីការបន្ទោរបង់។ កម្មវិធី "វ៉ែនតាវេទមន្ត" គឺជាឧទាហរណ៍នៃអន្តរាគមន៍អប់រំសុខភាពដែលទទួលបានជោគជ័យនាពេលថ្មីៗនេះនៅក្នុងសាលារៀន។ គឺជាអន្តរាគមន៏គំនូរជីវចលខ្លីដែលត្រូវបានរចនាឡើងដើម្បីអប់រំសិស្សអំពីការឆ្លងមេរោគ STH និងការការពារ ដោយផ្តល់នូវភស្តុតាងនៃគោលការណ៍ដែលការអប់រំសុខភាពអាចកែលម្អចំណេះដឹង និងឥរិយាបទមានឥទ្ធិពលទាក់ទងនឹងការឆ្លងមេរោគ STH [90]។ នីតិវិធីនេះត្រូវបានប្រើជាលើកដំបូងនៅក្នុងសិស្សសាលាបឋមសិក្សាចិននៅខេត្តហ៊ូណាន។ ខេត្ត និងឧប្បត្តិហេតុនៃការឆ្លងមេរោគ STH ត្រូវបានកាត់បន្ថយចំនួន 50% នៅក្នុងសាលារៀនអន្តរាគម បើប្រៀបធៀបជាមួយនឹងសាលាគ្រប់គ្រង (សមាមាត្រហាងឆេង = 0.5, 95% ចន្លោះពេលទំនុកចិត្ត៖ 0.35-0.7, P < 0.0001).90]។ នេះត្រូវបានកែសម្រួល និងសាកល្បងយ៉ាងម៉ត់ចត់។ នៅហ្វីលីពីន [91] និងវៀតណាម;ហើយបច្ចុប្បន្នកំពុងត្រូវបានបង្កើតឡើងសម្រាប់តំបន់មេគង្គក្រោម រួមទាំងការសម្របខ្លួនទៅនឹងការឆ្លងជំងឺគ្រុនផ្តាសាយថ្លើម Opisthorchis មហារីក។ បទពិសោធន៍ក្នុងបណ្តាប្រទេសអាស៊ីមួយចំនួន ជាពិសេសប្រទេសជប៉ុន កូរ៉េ និងខេត្តតៃវ៉ាន់នៃប្រទេសចិន បានបង្ហាញថាតាមរយៈ MDA ការអប់រំអនាម័យ និងអនាម័យត្រឹមត្រូវដូចជា ផ្នែកនៃផែនការគ្រប់គ្រងជាតិ តាមរយៈវិធីសាស្រ្តដែលមានមូលដ្ឋានលើសាលារៀន និងកិច្ចសហប្រតិបត្តិការត្រីកោណ ដើម្បីលុបបំបាត់ការឆ្លងមេរោគ STH គឺអាចធ្វើទៅបានជាមួយស្ថាប័ន អង្គការក្រៅរដ្ឋាភិបាល និងអ្នកជំនាញវិទ្យាសាស្ត្រ [92,93,94]។
មានគម្រោងជាច្រើននៅក្នុងប្រទេសហ្វីលីពីនដែលរួមបញ្ចូលការគ្រប់គ្រង STH ដូចជា WASH/EHCP ឬ WINS ដែលត្រូវបានអនុវត្តនៅក្នុងសាលារៀន និង CLTS ត្រូវបានអនុវត្តនៅក្នុងសហគមន៍។ ទោះជាយ៉ាងណាក៏ដោយ សម្រាប់ឱកាសប្រកបដោយនិរន្តរភាពកាន់តែច្រើន ការសម្របសម្រួលកាន់តែច្រើនក្នុងចំណោមអង្គការដែលអនុវត្តកម្មវិធីគឺត្រូវបានទាមទារ។ ដូច្នេះហើយ វិមជ្ឈការ។ ផែនការ និងកិច្ចខិតខំប្រឹងប្រែងពហុភាគីដូចជាហ្វីលីពីនសម្រាប់ការគ្រប់គ្រង STH អាចជោគជ័យបានតែជាមួយនឹងកិច្ចសហប្រតិបត្តិការយូរអង្វែង កិច្ចសហប្រតិបត្តិការ និងការគាំទ្ររបស់រដ្ឋាភិបាលក្នុងតំបន់។ ការគាំទ្ររបស់រដ្ឋាភិបាលសម្រាប់លទ្ធកម្ម និងការចែកចាយឱសថ និងការផ្តល់អាទិភាពនៃធាតុផ្សំផ្សេងទៀតនៃផែនការត្រួតពិនិត្យ ដូចជា ជាសកម្មភាពដើម្បីកែលម្អអនាម័យ និងការអប់រំសុខភាព គឺចាំបាច់ដើម្បីពន្លឿនការសម្រេចបាននូវគោលដៅ EPHP ឆ្នាំ 2030 [88]។ នៅក្នុងការប្រឈមមុខនឹងបញ្ហាប្រឈមនៃជំងឺរាតត្បាតកូវីដ-១៩ សកម្មភាពទាំងនេះត្រូវតែបន្ត និងត្រូវបានរួមបញ្ចូលជាមួយ COVID-19 ដែលកំពុងបន្ត។ កិច្ចខិតខំប្រឹងប្រែងបង្ការ។ បើមិនដូច្នេះទេ ការសម្របសម្រួលកម្មវិធីគ្រប់គ្រងជំងឺ STH ដែលត្រូវបានប្រឈមរួចហើយ អាចមានផលប៉ះពាល់ជាសាធារណៈរយៈពេលវែងយ៉ាងធ្ងន់ធ្ងរ។ផលវិបាក។
អស់រយៈពេលជិតពីរទសវត្សរ៍មកហើយ ហ្វីលីពីនបានខិតខំប្រឹងប្រែងយ៉ាងខ្លាំងដើម្បីគ្រប់គ្រងការឆ្លងមេរោគ STH ។ ទោះជាយ៉ាងណាក៏ដោយ អត្រាប្រេវ៉ាឡង់នៃជម្ងឺ STH នៅតែមានកម្រិតខ្ពស់នៅទូទាំងប្រទេស ប្រហែលជាដោយសារតែការគ្របដណ្តប់ MDA សមស្របបំផុត និងដែនកំណត់នៃកម្មវិធី WASH និងការអប់រំសុខភាព។ រដ្ឋាភិបាលជាតិគួរតែពិចារណាលើការពង្រឹងសាលារៀន។ MDAs ដែលមានមូលដ្ឋាន និងការពង្រីក MDAs ទូទាំងសហគមន៍។តាមដានយ៉ាងដិតដល់នូវប្រសិទ្ធភាពថ្នាំក្នុងអំឡុងពេលព្រឹត្តិការណ៍ MDA និងការស៊ើបអង្កេតលើការអភិវឌ្ឍន៍ និងការប្រើប្រាស់ថ្នាំ antihelminthic ថ្មី ឬការផ្សំថ្នាំ។និងការផ្តល់ប្រកបដោយនិរន្តរភាពនៃ WASH និងការអប់រំសុខភាពជាវិធីសាស្ត្រវាយប្រហារដ៏ទូលំទូលាយសម្រាប់ការគ្រប់គ្រង STH នាពេលអនាគតនៅក្នុងប្រទេសហ្វីលីពីន។
Who.Soil-borne helminth infection.https://www.who.int/news-room/fact-sheets/detail/soil-transmitted-helminth-infections.បានចូលប្រើនៅថ្ងៃទី 4 ខែមេសា ឆ្នាំ 2021។
Strunz EC, Addiss DG, Stocks ME, Ogden S, Utzinger J, Freeman MC.Water, អនាម័យ អនាម័យ និងការឆ្លងមេរោគ helminth ដែលឆ្លងតាមដី៖ ការពិនិត្យជាប្រព័ន្ធ និងការវិភាគមេតា។PLoS Medicine.2014;11(3):e1001620 .
Hotez PJ, Fenwick A, Savioli L, Molyneux DH. សន្សំប្រាក់រាប់ពាន់លានបាតដោយការគ្រប់គ្រងជំងឺត្រូពិចដែលមិនយកចិត្តទុកដាក់។Lancet.2009;373(9674):1570-5។
ផែនការ RL, Smith JL, Jasrasaria R, Brooke SJ.Global លេខការឆ្លងមេរោគ និងបន្ទុកជំងឺនៃការឆ្លងមេរោគ helminth ដែលឆ្លងតាមដី ឆ្នាំ 2010.Parasite vector.2014;7:37។
Who.2016 សេចក្តីសង្ខេបនៃការអនុវត្តការព្យាបាលដោយប្រើគីមីបង្ការជាសកល៖ បំបែកកំណត់ត្រារាតត្បាតមួយពាន់លានប្រចាំសប្តាហ៍។ 2017;40(92):589-608។
DALYs GBD, អ្នកសហការ H. Global, ថ្នាក់តំបន់ និងថ្នាក់ជាតិដែលកែសម្រួលអាយុជីវិតសម្រាប់ពិការភាព (DALYs) និងអាយុសង្ឃឹមរស់ដែលមានសុខភាពល្អ (HALE) សម្រាប់ 315 ជំងឺ និងរបួស, 1990-2015៖ ការវិភាគជាប្រព័ន្ធនៃឆ្នាំ 2015 Global Burden of Disease Study.Lancet .2016;388(10053):1603-58។
ជំងឺ GBD ការរងរបួស C. បន្ទុកសកលនៃជំងឺ និងការរងរបួសចំនួន 369 នៅក្នុងប្រទេស និងដែនដីចំនួន 204 ឆ្នាំ 1990-2019៖ ការវិភាគជាប្រព័ន្ធនៃឆ្នាំ 2019 Global Burden of Disease Study.Lancet.2020;396(10258):1204-22។
Jourdan PM, Lamberton PHL, Fenwick A, Addiss DG.Soil-borne helminth infection.Lancet.2018;391(10117):252-65។
Gibson AK, Raverty S, Lambourn DM, Huggins J, Maggargal SL, Grigg ME.Polyparasitism ត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការកើនឡើងនៃជំងឺនៅក្នុងប្រភេទសត្វឆ្មាសមុទ្រដែលឆ្លង Toxoplasma ។PLoS Negl Trop Dis.2011;5(5):e1142។
ពេលវេលាផ្សាយ៖ ១៥-មីនា-២០២២
